Red Científica Iberoamericana
CONDICIONES LABORALES EN SALUD TRAS LA COVID-19 EN LA ARGENTINA
Valentina Viego1,María Eugenia Elorza2 y Milva Geri3
1Doctora en Economía, Departamento de Economía, Universidad Nacional del Sur, Bahía Blanca, Argentina
2Doctora en Economía, Departamento de Economía, Universidad Nacional del Sur, Bahía Blanca, Argentina
3Doctora en Economía, Departamento de Matemáticas, Universidad Nacional del Sur, Bahía Blanca, Argentina
2Doctora en Economía, Departamento de Economía, Universidad Nacional del Sur, Bahía Blanca, Argentina
3Doctora en Economía, Departamento de Matemáticas, Universidad Nacional del Sur, Bahía Blanca, Argentina
Bahía Blanca, Argentina (SIIC)
La pandemia del COVID-19 ha expuesto al personal de salud a condiciones laborales extraordinarias, y los encargados de gestionar este recurso humano se han enfrentado a grandes desafíos. Este trabajo evaluó en qué medida el personal de salud percibe la implementación de medidas destinadas a atender adecuadamente las condiciones laborales durante la pandemia en la Argentina.
El análisis integral del contexto laboral permite identificar las diferentes experiencias positivas y negativas que condicionan el bienestar de los trabajadores y que, a su vez, afectan a la retención de personal calificado o que atiende áreas críticas para la organización o para la sociedad en su conjunto.1 La respuesta a la pandemia de enfermedad por coronavirus 2019 (COVID-19) ha colocado al personal sanitario en una situación de excepcional demanda, afrontando largas jornadas laborales sin el descanso adecuado y con una carga de trabajo inédita. Hay consenso en que el personal de salud en la primera línea de atención de la COVID-19 ha asumido altos costos físicos y emocionales.2
Tomando en cuenta la relevancia del problema, la Organización Mundial de la Salud (OMS) y la Organización Panamericana de la Salud (OPS) desarrollaron una lista de verificación para tomadores de decisiones, asesores de servicios de salud, miembros del equipo de gestión de incidentes de la OPS, autoridades sanitarias nacionales y directores de redes y servicios de salud.3 Este instrumento fue diseñado para complementar las intervenciones relacionadas con la gestión de recursos humanos en los servicios de salud, e incluye 8 dimensiones: disponibilidad, necesidades y brechas en la capacidad del personal de salud; contratación de trabajadores adicionales; reorganización y distribución de roles entre el personal de salud; factores contractuales, legales, administrativos y otros temas relacionados para facilitar respuestas rápidas; comunicación y coordinación; capacitación y actualización de los trabajadores; seguridad y protección de los trabajadores, y salud mental y apoyo psicosocial.
En la Argentina, durante abril de 2020, un estudio realizado por Ortiz et al.4 se enfocó en la percepción del personal de salud sobre la preparación de las instituciones para enfrentar la pandemia, y encontró serios déficits, con diferencias entre los subsectores del sistema. Entre las principales preocupaciones prevaleció la disponibilidad de recursos institucionales y de equipos de protección individual. Esto también fue informado por Delgado et al.,5 quienes estudiaron la percepción de los trabajadores de la salud en relación con el trabajo durante las fases iniciales de la COVID-19 en América Latina. Además, la comunicación institucional clara y las estrategias de apoyo al personal de salud fueron algunas de las principales demandas.
Por otro lado, Canova-Barrios et al.6 encontraron que la salud mental de los trabajadores de la salud fue uno de los principales impactos negativos durante la emergencia sanitaria causada por la COVID-19 en unidades de cuidados intensivos en Santa Marta (Colombia). Se destaca que este resultado se registró luego de meses del brote, durante septiembre de 2021 y febrero de 2022.
Al mismo tiempo, a más de un año del inicio de la pandemia, la organización no gubernamental (ONG) Foro de Sociedades Científicas Argentinas, de Organizaciones de la Sociedad Civil y de Universidades (representativa del personal de salud y académico, integrada por 84 sociedades científicas, universidades y organizaciones de la sociedad civil vinculadas a temas de salud) impulsó una nueva encuesta semivalidada para investigar la percepción del personal de salud sobre las condiciones de trabajo en el marco de la COVID-19. El objetivo general de este trabajo es describir los resultados de dicha encuesta sobre esta pandemia en la Argentina (2021) y evaluar si existen diferencias en la percepción del personal de salud según el subsector, el nivel de atención, la ocupación, la adscripción a la COVID-19, las tareas y la jurisdicción.
La población objeto de estudio fueron todas las personas en la Argentina que trabajan en el sistema de salud o que están vinculadas a la salud (en adelante, personal de salud). Su percepción fue capturada a través de un cuestionario autoadministrado y completado voluntariamente sobre las diferentes estrategias para enfrentar la COVID-19, implementadas por las instituciones que conforman el sistema.
Las preguntas se basaron en la Lista de verificación para la gestión de los trabajadores de la salud en respuesta al COVID-19.3 El instrumento original contiene 88 ítems. La encuesta realizada por la ONG incluyó solamente aquellos ítems de ese listado que referían a aspectos factibles de realizar en la Argentina (se excluyó el ítem Utilización de la metodología de cohortes para asegurar cobertura de pacientes con COVID-19, en tanto esa metodología no se aplicó en general por ningún efector del sistema) o que podían ser respondidas directamente por los trabajadores (se excluyó, por ejemplo, el ítem Existen acuerdos establecidos con otros países para reclutar trabajadores de salud adicionales, en tanto sería desconocida por la mayor parte de los profesionales del sector). También se excluyeron las preguntas dirigidas únicamente a los tomadores de decisiones (p. ej., Establecimiento de una base de datos unificada de la fuerza de trabajo en salud disponible de acuerdo con el nivel de atención y la distribución geográfica). Por este motivo, sostenemos que el cuestionario finalmente aplicado está semivalidado, en tanto es una versión reducida del original, que ya contaba con validación de contenido. La encuesta final consta de un total de 38 preguntas referentes a estrategias vinculadas a la gestión de la pandemia. Las categorías de respuesta para estas preguntas fueron Sí / No sé / No / No aplicable. La categoría “No aplicable” podía ser seleccionada por el participante, no se aplicaba automáticamente condicionada a ciertas respuestas.
La encuesta también incluyó variables para caracterizar a los participantes y el principal lugar de trabajo (de acuerdo con las horas de cada puesto, en participantes con más de un empleo). En cuanto a los individuos, se indagó sobre los siguientes aspectos: (i) género autopercibido (con categorías: femenino, masculino, otro/s); (ii) puesto o área (con categorías: médico, enfermero, rehabilitación, técnico de laboratorio o bioquímico, emergencias, obstetricia, salud mental, nutrición, gestión, trabajo social y otros); (iii) en el caso de los médicos, su especialidad médica (se identificaron 18 categorías según las especialidades informadas), y (iv) asignación a atención de pacientes con COVID-19 (con categorías: No/Sí).
Con relación al lugar de trabajo principal, se registraron las siguientes características: (i) jurisdicción (con 25 categorías correspondientes a las 23 provincias, la Ciudad Autónoma de Buenos Aires (CABA), y las instituciones de salud o investigación administradas y financiadas por el gobierno nacional, independientemente de su ubicación geográfica); (ii) tipo de subsector (con categorías: público, privado y otros); (iii) tipo de proveedor de salud (con categorías: hospital, consultorio, emergencias y otros), y (iv) nivel de atención de los profesionales que realizan labores de cuidado (con categorías: primaria, secundaria, alta complejidad e indefinida).
La encuesta, elaborada en Google Forms, fue distribuida por la ONG a través de diferentes medios virtuales entre los afiliados. A su vez, dichas instituciones afiliadas difundieron el cuestionario entre sus miembros. Por lo tanto, la encuesta fue autoadministrada y el muestreo no fue aleatorio. Se tomaron respuestas entre el 1 de junio y el 13 de julio de 2021. En todas las etapas de este estudio se han salvaguardado los aspectos éticos, respetando el anonimato de los participantes y su participación voluntaria y consentida expresamente.
Se obtuvieron un total de 1583 respuestas válidas después de eliminar algunas inconsistentes. Si bien la encuesta fue dirigida al personal de salud en general, el 56% de los respondentes fueron médicos, en su mayoría mujeres (72%), que se desempeñaban en establecimientos nacionales, de la provincia de Buenos Aires o de CABA (60%). Es interesante mencionar que, a pesar de que el cuestionario fue enviado a distintos tipos de efectores, el 69% de los respondentes trabajaba en un hospital y que solo el 33% se desempeñaba en el subsector privado. Algo más a destacar es que la distribución de respuestas según nivel de complejidad no se concentró en el nivel primario (36%), sino que también se respondió el cuestionario en establecimientos de nivel secundario (20%) y alta complejidad (37%).
Dado el carácter categórico de las 38 variables vinculadas a la percepción de la gestión de la pandemia incluidas en la encuesta, las preguntas se agruparon en 7 dimensiones que describen la percepción de los participantes sobre diferentes aspectos de la gestión del personal en las instituciones durante la pandemia. Cada dimensión, a su vez, es medida con un índice. Cuanto mayor valor tenga ese índice, la dimensión tendrá mejor perceción y viceversa.
Las respuestas fueron convertidas a una escala ordinal, donde “Sí” se consideró favorable; "No", desfavorable, y "No sé" fue una respuesta intermedia entre las dos. Quienes respondieron “No aplica” en alguna de las variables incluidas en la misma dimensión, fueron excluidos. Estas etiquetas fueron registradas con valores numéricos del 1 al 3.
Para cada participante se sumaron los valores numéricos de cada una de las preguntas de la dimensión correspondiente. Posteriormente, estos puntajes se transformaron en valores normalizados, Iij, para cada dimensión e individuo de acuerdo con la siguiente fórmula:
Iij = Dij – min(Di) / max(Di) – min(Di)
donde el subíndice i representa la dimensión (recursos humanos, incentivos, seguridad física, etc.), j es el individuo y D corresponde al valor del puntaje. Esta transformación permite obtener puntuaciones en formato índice en el intervalo 0 a 1 y puede interpretarse como el grado en que se cumplen determinados estándares en cada una de las dimensiones consideradas. De esta forma, valores cercanos a 1 indican percepciones positivas sobre las condiciones laborales en el contexto de la pandemia, y valores cercanos a 0 captan valoraciones negativas para cada dimensión analizada. Por otro lado, valores cercanos a 0.5 indican la presencia de muchas respuestas indefinidas (“No sé”) o percepciones polarizadas que tienden a compensar. La fiabilidad de los índices fue evaluada con el alfa de Cronbach.
Analizamos los índices globalmente utilizando medidas de posición central (media y mediana), dispersión (desviación y cuartiles) e intervalos de confianza del 95%.
Además, se compararon las diferencias en el valor medio de los índices según diversos factores (género, asignación a tareas COVID-19, subsector, jurisdicción, tipo de proveedor de salud, nivel de atención y ocupación) mediante la prueba de Kruskal-Wallis. Esta prueba no paramétrica es más apropiada en tanto no supone que los datos siguen una distribución normal o admite valores extremos. Los resultados se analizaron según la probabilidad de cometer error tipo I del estadístico asociado. En el caso de la jurisdicción, el intervalo en el que se ubica la media de cada índice se representa en mapas con una escala cromática que va desde muy mala percepción (color claro) hasta muy buena (color oscuro). Los resultados se procesaron con Stata v.16 y R Studio.
En la Tabla 1 se muestran los valores obtenidos para cada uno de los 7 índices. Se destaca que todos los índices presentan distribuciones muestrales asimétricas, en su mayoría con colas del lado derecho (es decir, percepciones mayormente negativas y algunas positivas), con excepción del referido a la seguridad física, que agrupa la mayoría de puntajes en el extremo superior. Por esta razón, la mediana describe la posición central de los participantes con mayor precisión que la media. El índice con mejor evaluación del personal de salud es el relativo a la seguridad física (disponibilidad de equipos e insumos de protección y capacitación sobre su uso). En el otro extremo, la seguridad mental es la dimensión con menor puntuación. Le siguen en orden creciente la capacitación, la capacidad de reclutar personal adicional, la implementación de incentivos económicos y el apoyo a la organización familiar, la organización del trabajo (gestión de turnos, tiempo libre, rotación, etc.) y la adopción de estrategias de atención enfocadas a poblaciones con información o recursos limitados. En conjunto, la seguridad mental, la contratación de personal adicional, la capacitación y los incentivos laborales muestran calificaciones, en su mayoría, negativas. La organización del trabajo y las estrategias de cuidado recibieron valoraciones moderadas, mientras que, la seguridad física obtuvo, en promedio, puntuaciones mayoritariamente positivas.
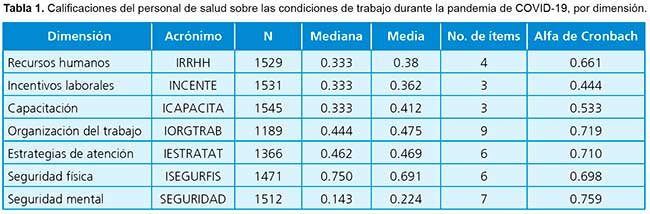
El alfa de Cronbach muestra valores satisfactorios (entre 0.70 y 0.76), excepto en la capacidad de aumentar el personal, la capacitación y los incentivos laborales, que presentan el menor número de ítems. Teniendo en cuenta que un bajo rendimiento del alfa de Cronbach puede surgir de algunos ítems incluidos7 poco asociados entre sí, examinamos la correlación de cada ítem con la puntuación total en cada índice individual. En todos los casos, la correlación ítem-test fue superior a 0.5 (en la mayoría, incluso superior a 0.75), excepto en la acreditación temprana de egresados ??en el índice de capacidad para aumentar el personal, en la que la correlación ítem-puntuación fue 0.36.
En cuanto a los incentivos, las principales variaciones en los puntajes provienen de los subsectores y prestadores de salud, con mayores valores en el sector público y de emergencias prehospitalarias, respectivamente. Las diferencias según el nivel de cuidado o la ocupación fueron significativas solo al 10% (Tabla 2). En el caso de la ocupación, los profesionales vinculados a la obstetricia presentaron los valores más altos. En este factor también se destaca mayor dispersión de las respuestas. Las puntuaciones más altas también se destacan en las regiones central, noroeste y noreste (Figura 1).
La capacidad de aumentar el personal durante emergencias, como la de COVID-19, muestra diferencias significativas en todos los factores de agrupación, excepto en el tipo de proveedor de atención médica (Tabla 2). Nuevamente, al igual que con los incentivos, el personal que labora en el subsector público obtuvo valores promedio superiores al resto. A su vez, los niveles de atención secundario y de alta complejidad presentan más dificultades para incrementar el personal. Las ocupaciones que perciben mayores obstáculos para sumar recursos humanos corresponden a emergencias, técnicos de diagnóstico y las relacionadas con la salud mental. La enfermería es la ocupación con menor grado relativo de dificultades en esta dimensión. No observamos aquí un patrón regional claro; las provincias del norte de la Patagonia, partes del noroeste y noreste obtuvieron los puntajes más altos (Figura 1).
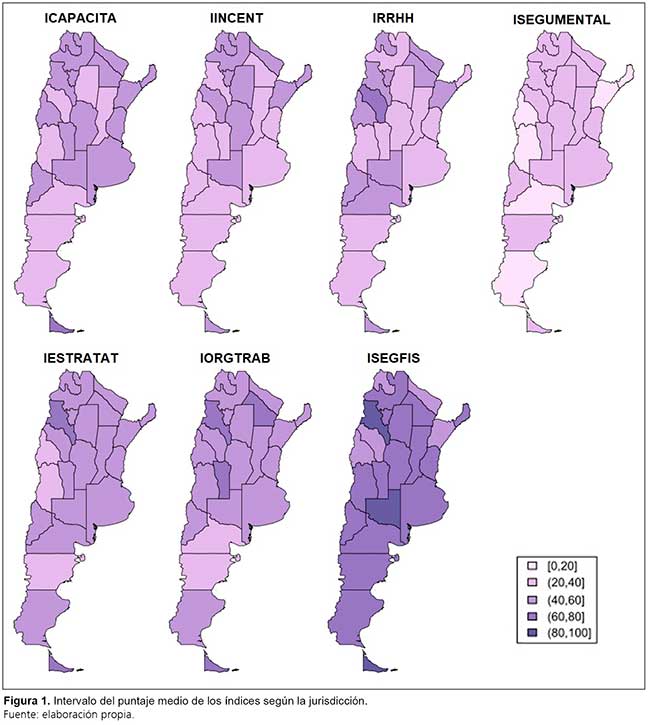
Con relación a las estrategias de atención, las diferencias se concentran en el tipo de prestador de salud y el nivel de atención (Tabla 2). Específicamente, los valores más altos fueron informados por los trabajadores de urgencias prehospitalarias y en los niveles primario y de alta complejidad. En cuanto a la ocupación, los puestos que no están directamente relacionados con la función de cuidado parecen tener percepciones más diversas que el resto. Las puntuaciones más bajas pertenecen a enfermeros, emergencias y profesionales de la salud mental. En términos jurisdiccionales, parece existir un relativo empeoramiento de las estrategias de atención desde el norte hacia el sur (Figura 1).
El bienestar emocional de los profesionales muestra las mayores divergencias (aunque con puntuaciones generalizadas bajas), especialmente según la ocupación y el profesional sanitario (Tabla 2). Las ocupaciones con mayor descontento en esta dimensión son enfermeros, personal de rehabilitación, seguidos de médicos y trabajadores de emergencia. El personal vinculado a tareas de dirección es el que obtiene mejor puntuación relativa. En términos regionales, la región patagónica y la del noreste tienen los puntajes relativos más bajos (Figura 1).
La organización del trabajo muestra diferencias significativas solo entre el tipo de prestador de salud (Tabla 2), con una alta disparidad entre quienes atienden emergencias prehospitalarias (mayor puntaje, en promedio) y quienes realizan tareas en la oficina (menor puntaje promedio). Considerando el resto de los factores, las disparidades en la mediana se compensan con una alta dispersión en las respuestas. En cuanto a la jurisdicción, parece haber una degradación de la organización del trabajo del norte al sur (Figura 1).
La percepción de seguridad física no presenta diferencias significativas en función del subsector, pero sí en el resto de los factores (Tabla 2). En particular, los trabajadores de emergencias perciben mayor seguridad física en promedio, mientras que el personal administrativo manifiestan las peores condiciones de seguridad. Las puntuaciones tienden a aumentar con el nivel de atención. A su vez, las ocupaciones con los valores más bajos en seguridad física fueron salud mental, seguida por enfermería, obstetricia y rehabilitación. Los que presentaron los valores promedio más altos fueron los puestos de emergencia y gestión. En esta dimensión, la percepción mejora en sentido contrario a las anteriores: de sur a norte (Figura 1).
Finalmente, la dimensión relacionada con temas de formación muestra diferencias significativas, especialmente en el tipo de prestador de salud y subsector, pero no según la ocupación (Tabla 2). Las cifras promedio más altas se registran en sectores no públicos o privados, en establecimientos menos relacionados con funciones asistenciales, como las universidades. Se observa una notable estabilidad de los puntajes de capacitación entre ocupaciones, excepto nutrición (valor promedio más bajo) y administración (valor promedio más alto). Los mayores valores en esta dimensión se concentran en las zonas de mayor tamaño poblacional de la Argentina (región pampeana, regiones noroeste y noreste) (Figura 1). Vale aclarar que la prueba de Kruskal-Wallis encontró variaciones en los puntajes según el nivel de atención, aunque la mediana y los cuartiles no varían entre niveles.
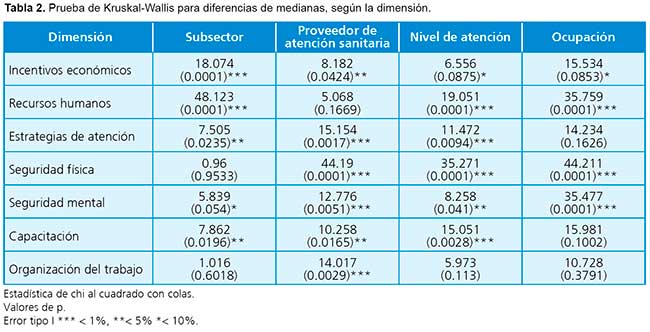
Se encuentra que, en algunos casos, los valores de las medianas y los cuartiles son los mismos entre los grupos y aun así se rechaza la hipótesis nula. Esto puede deberse al diferente número de observaciones en cada grupo.
Se registraron diferencias significativas en algunos índices según la participación o no en tareas directamente relacionadas con la COVID-19. En particular, quienes fueron asignados a áreas específicas para atención de la COVID-19 muestran mayor cumplimiento de incentivos laborales y seguridad física que quienes no lo fueron (p = ???0.016 y p = 0.029, respectivamente). Además, se observaron diferentes puntajes según el género en la valoración de la provisión de equipos y suministros de protección personal (las mujeres perciben peor desempeño que los hombres, p = 0.0263) y en la capacidad de aumentar el personal (las mujeres presentan puntajes promedio más altos que los hombres, p = 0.004). Estos últimos resultados no se incluyeron en la Tabla 2 por razones de espacio, ya que las diferencias se dieron en un número limitado de dimensiones.
Conclusiones
Mientras que en abril de 2020 Ortiz et al.4 determinaron que las medidas de seguridad física se encuentran entre los principales reclamos del personal de salud, este aspecto pasó a ser secundario 12 meses después, lo que muestra cierta capacidad de reacción del sistema a la incorporación de elementos de seguridad. A mediados de 2021 esa dimensión mostraba niveles aceptables de cumplimiento (mediana ubicada en 0.69, en un rango de 0 a 1).
En cambio, el principal descontento del personal de salud respecto a la gestión de las condiciones de trabajo en el contexto de la pandemia se centra en cuestiones relacionadas con su salud mental (jornada laboral extensa, descansos entre turnos insuficientes, etc.). Más del 75% de los participantes considera que el manejo de este aspecto fue deficiente.
Esto coincide con lo encontrado por Canova-Barrios et al.6 durante la pandemia en Colombia, y también en la Argentina en un contexto prepandemia:7 la dimensión salud mental se percibe más deteriorada que la salud física por los profesionales de la salud. De mantenerse esta presión, podría tener consecuencias posteriormente sobre la salud física de esos trabajadores (eventos cardíacos, trastornos gastrointestinales, dermatológicos, entre otros) y sobre la calidad y disponibilidad de la atención ofrecida en los centros de salud.
En segundo lugar, y casi en situaciones de similar nivel de descontento, se ubican la capacidad del sistema para incorporar personal adicional, la provisión de incentivos económicos a los trabajadores (pagos puntuales, compensación de horas extra, flexibilidad para conciliar la vida laboral y familiar) y la capacitación. Estas dimensiones obtuvieron valores medianos que oscilaron entre 0.36 y 0.41, en una escala de 0 a 1.
La organización del trabajo (rotación entre áreas de servicio, gestión de turnos, etc.) y las estrategias asistenciales (limitación del uso de lenguaje técnico en pacientes con bajo nivel educativo, atención especial a pacientes de bajos recursos, dotación de atención telefónica dedicada, etc.) tuvieron puntajes promedio intermedios (ubicados entre posiciones neutrales o poco aceptables).
Se observaron diferencias en las valoraciones otorgadas a las dimensiones según varios factores. Existen variaciones en la valoración que hace el personal que trabaja en los diferentes subsectores en la mayoría de las dimensiones evaluadas, salvo la disponibilidad de estrategias para organizar el trabajo y las medidas para garantizar la seguridad física. Este resultado no coincide con el informado por Ortiz et al.4, quienes encontraron que, al inicio de la pandemia, existían divergencias entre los subsectores en esta última dimensión (medida por la disponibilidad de equipos de protección y la capacitación adecuada para su uso seguro).
El tipo de prestador de salud, donde se desarrolla el trabajo, también es un factor que refleja disparidades en las valoraciones realizadas por el personal de salud en la mayoría de las dimensiones analizadas, excepto en la que capta la capacidad de aumentar el personal. En general, se observa que el área de urgencias prehospitalarias obtiene las calificaciones positivas más altas en todas las dimensiones. En particular, en la dimensión que capta la seguridad física, el personal que se desempeña en hospitales también presenta una valoración positiva. Otro resultado esperado es el que se obtiene al comparar las percepciones por nivel de atención. Los índices muestran valores medios más altos en los sectores no asignados directamente al trabajo asistencial. La excepción es la dimensión vinculada a la implementación de estrategias de atención especialmente orientadas a comunidades vulnerables, en la que el primer nivel de atención tiene el puntaje más alto. Por su parte, el nivel de alta complejidad presenta uno de los mayores valores en los ítems de seguridad física, junto a los sectores no afectados por el cuidado.
Las percepciones también difieren según la ocupación. La seguridad física y la salud mental obtuvieron puntajes más altos en ocupaciones no asignadas directamente a tareas de cuidado o que no enfrentan mayor riesgo de contagio, como las administrativas. Este resultado coincide con lo informado por De Kock et al.9, quienes encontraron que los enfermeros pueden tener un mayor riesgo de resultados adversos de salud mental. También se observan puntajes relativos altos en la dimensión vinculada a la capacidad de reclutar profesionales de enfermería adicionales.
Cabe señalar que, para ciertos factores, algunas dimensiones presentan similitudes en sus medianas, mientras que la prueba de Kruskal-Wallis indica diferencias significativas (p. ej., incentivos por subsector, estrategias de atención según tipo de proveedor de salud y nivel de atención, seguridad). Esta aparente contradicción se explica por el hecho de que la paridad relativa en medianas puede verse desequilibrada por desigualdades en el resto de la distribución o en el tamaño de las submuestras, inclinando el estadístico hacia la zona de rechazo de la hipótesis nula.
El grupo de índices muestra valores satisfactorios del alfa de Cronbach entre 0.7 y 0.76. Cuando el estadístico de Cronbach muesta valores poco satisfactorios, existe una alta correlación ítem-puntuación, lo que muestra que el bajo desempeño podría deberse a que el índice se compone de pocos ítems y podría mejorarse con la inclusión de ítems que capten cuestiones vinculadas a la dimensión. En términos generales, los índices propuestos, como medidas que describen las percepciones de las condiciones laborales entre los trabajadores de la salud durante la pandemia de COVID-19, presentan una confiabilidad aceptable.
Una de las principales debilidades del estudio es el uso de muestreo no aleatorio, lo que limita la inferencia. Si bien se intentó compensar esta limitación aumentando el tamaño de la muestra al máximo posible, la muestra final no es completamente representativa de la población ocupada en el sistema de salud. Por ejemplo, los puestos de apoyo y de baja calificación (enfermería, limpieza) están subrepresentados. Al igual que las encuestas en línea, las mujeres están sobrerrepresentadas y hay pocas observaciones en algunas jurisdicciones, en comparación con su tamaño efectivo (p. ej., pocos participantes que trabajan principalmente en establecimientos nacionales).
Por otro lado, como el cuestionario fue autoadministrado sin la guía de un entrevistador, hubo incongruencias en algunas respuestas. En particular, se constató que la pregunta referente a la especialidad en salud debió ser respondida exclusivamente por médicos, y el personal no médico debió haber elegido la categoría "No aplicable". Por ello, lo que el estudio denomina “ocupación” representa una combinación entre la formación formal del personal y su puesto. Los ejemplos más claros se dan en obstetricia y nutrición, áreas en las que intervienen médicos y no médicos al mismo tiempo.
Finalmente, nuestros resultados ayudan a describir las principales fortalezas y debilidades de la gestión de personal y las condiciones laborales de los trabajadores de la salud en la Argentina. En particular, la percepción generalizada de omisión de la salud mental del personal sanitario en la gestión debería ser un aspecto a atender y fortalecer en políticas pospandémicas para este tipo de recursos humanos. Señalamos este resultado como un posible factor (entre otros) detrás del déficit de capacidad de atención manifestado recientemente en ciertas áreas del sistema de salud en algunos centros urbanos de la Argentina (p. ej., guardias médicas sin cobertura, demoras para conseguir turnos en ciertas especialidades, entre otros), difundido en los medios de comunicación.10-13 En este trabajo no revisamos esta hipótesis por insuficiencia de datos para un análisis riguroso, aunque se plantea como problemática que merece mayor estudio por parte de quienes investigan en temas de recursos humanos del sector.
ua51717


































