Bibliografía del artículo
Bibliografía del artículo
1. Neutel JM. Clinical studies of CS-866, the newest angiotensin II receptor antagonist. Am J Cardiol 2001; 87(8A):37C-43C.
2. Chrysant SG, Chrysant GS. Antihypertensive efficacy of olmesartan medoxomil alone and in combination with hydrochlorothiazide. Expert Opin Pharmacother 2004; 5:657-667.
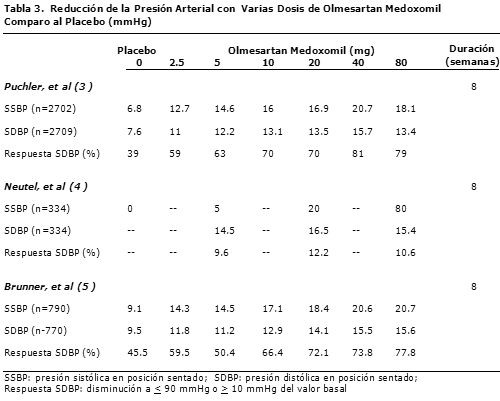
3. Puchler K, Laeis P, Stumpe KO. Blood pressure response, but not adverse event incidence correlates with dose of angiotensin II antagonist. J Hypertens 2001; 19 (suppl.1):S41-S48.
4. Neutel JM, Elliott WJ, Izzo JL, et al. Antihypertensive efficacy of olmesartan medoxomil, a new angiotensin II receptor antagonist, assessed by ambulatory blood pressure measurements. J Clin Hypertens 2002; 4:325-331.
5. Brunner HR, Nussberger J. Relevance of clinical pharmacological models for the evaluation of therapeutic dose range of an AT1 receptor antagonist. J Hypertens 2001; 19 (Suppl.1):S15-S20.
6. Ball KJ, Williams PA, Stumpe KO. Relative efficacy of an angiotensin II antagonist compared with other antihypertensive agents. Olmesartan medoxomil versus antihypertensives. J Hypertens 2001; 19 (Suppl.1):S49-S56.
7. Stumpe KO, Ludwig M. Antihypertensive efficacy of olmesartan compared with other antihypertensive drugs. J Hum Hypertens 2002; 16 (Suppl 2): S24-S28.
8. Chrysant SG, Marbury TC, Robinson TD. Antihypertensive efficacy and safety of olmesartan medoxomil compared with amlodipine for mild-to-moderate hypertension. J Hum Hypertens 2003; 17:425-432.
9. Chrysant SG, Weber MA, Wang AC, et al. Evaluation of antihypertensive therapy with the combination of olmesartan medoxomil and hydrochlorothiazide. Am J Hypertens 2004; 17:252-259.
10. Oparil S, Williams D, Chrysant, SG, et al. Comparative efficacy of olmesartan, losartan, valsartan, and irbesartan in the control of essential hypertension. J Clin Hypertens 2001; 3:283-291.
11. Smith DH, Dubiel R, Jones M. Use 24-hour ambulatory blood pressure monitoring to assess antihypertensive efficacy: a comparison of olmesartan medoxomil, losartan potassium, valsartan and irbesartan. Am J Cardiovasc Drugs 2005; 5:41-50.
12. Stumpe KO. Olmesartan compared with other angiotensin II receptor antagonists: head-to-head trials. Clin Ther 2004; 26 (Suppl A) A33-37.
13. Brunner HR, Stumpe KO, Januszewicz A. Antihypertensive efficacy of olmesartan medoxomil and candesartan cilexetil assessed by 24-hour ambulatory blood pressure monitoring in patients with essential hypertension. Clin Drug Invest 2003; 23:419-430.
14. Koike H, Sada T, Mizuno M. In vitro and in vivo pharmacology of olmesartan medoxomil, an angiotensin II type AT1 receptor antagonist. J Hypertens 2001; 19 (Suppl. 1):S3-S14.
15. Schwocho LR, Masonson HN. Pharmacokinetics of CS-866, a new angiotensin II receptor blocker, in healthy subjects. J Clin Pharmacol 2001; 41:515-527.
16. Warner GT, Jarvis B. Olmesartan medoxomil. Drugs 2002; 62:1345-1353.
17. Mire DE, Silfani TN, Pugsley MK. A review of the structural and functional features of olmesartan medoxomil, an angiotensin receptor blocker. J Cardiovasc Pharmacol 2005; 46:585-593.
18. Von Bergman K, Laeis P Püchler K, et al. Olmesartan medoxomil: influence of age, renal and hepatic function on the pharmacokinetics of olmesartan medoxomil. J Hypertens 2001; 19 (Suppl. 1):S38-S40.
19. Laeis P, Püchler K, Kirch W. The pharmacokinetic and metabolic profile of olmesartan medoxomil limits the risk of clinically relevant drug interaction. J Hypertens 2001; 19 (Suppl. 1):S21-S32.
20. Mizuno M, Sada T, Ikeda W, et al. Pharmacology of CS-866, a novel nonpeptide angiotensin II receptor antagonist. Eur J Pharmacol 1995; 285:181-188.
21. Koike H. New pharmacologic aspects of CS-866, the newest angiotensin II receptor antagonist. Am J Cardiol 2001; 87:33-36.
22. Miyazaki M, Takai S. Antiatherosclerotic efficacy of olmesartan. J Hum Hypertens 2002; 16 (Suppl. 2):S7-S12.
23. Takai S, Tin D, Sakaguchi M, et al. Chymase-dependent angiotensin II formation in human vascular tissue. Circulation 1999; 100:654-658.
24. Ihara M, Urata H, Kinsoshita A, et al. Increased chymase-dependent angiotensin II formation in human atherosclerotic aorta. Hypertension 1999; 33:1399-1405.
25. Hollenberg NK, Fisher ND, Price DA. Pathways for angiotensin II generation in intact human tissue: evidence from comparative pharmacological interruption of the renin system. Hypertension 1998; 32:387-392.
26. Chrysant SG. Vascular remodeling: the role of angiotensin converting enzyme inhibitors. Am Heart J 1998; 135:S21-S30.
27. Chrysant SG, Marbury TC, Silfani TN. Use of 24-hour ambulatory blood pressure monitoring to assess blood pressure control: a comparison of olmesartan medoxomil and amlodipine besylate. Blood Press Monit 2006 (in press).
28. Sellin L, Stegbauer J, Laeis P, et al. Adding hydrochlorothiazide to olmesartan dose dependently improves 24-hour blood pressure and response rates in mild-to-moderate hypertension. J Hypertens 2005; 23:2083-2092.
29. Chrysant SG, Chrysant GS. The pleiotropic effects of angiotensin receptor blockers. J Clin Hypertens 2006 (in press).
30. Malmgvist K, Ohman KP, Lind L, et al. Long-term effects of irbesartan and atenolol on the renin-angiotensin-aldosterone system in human primary hypertension: the Swedish Irbesartan Left Ventricular Hypertrophy Investigation versus Atenolol (SYLVHIA). J Cardiovasc Pharmacol 2003; 42:719-726.
31. Dahlof B, Devereux RB, Kjeldsen SE, et al. Cardiovascular morbidity and mortality in the Losartan Intervention For Endpoint (LIFE) reduction hypertension study: a randomized trial against atenolol. Lancet 2002; 359:995-1003.
32. Pitt B, Pool-Wilson PA, Segal R, et al. Effect of losartan compared with captopril on mortality in patients with symptomatic heart failure: a randomized trial: the Losartan Heart Failure Survival Study ELITE II. Lancet 2000; 355:1582-1587.
33. Dicstein K, Kjekshus J, and the OPTIMAAL Steering Committee for the OPTIMAAL Study Group. Effects of losartan and captopril on mortality and morbidity in high risk patients after acute myocardial infarction: the OPTIMAAL randomized trial. Lancet 2002; 360:752-760.
34. Cohn JN, Tognoni G. Valsartan Heart Failure Trial investigators. A randomized trial of the angiotensin receptor blocker valsartan in chronic heart failure. N Engl J Med 2001; 345:1667-1675.
35. Pfeffer MA, McMurray JT, Velasquez EJ, et al for the Valsartan Acute Myocardial Infarction Trial (VALIANT) investigators. Valsartan, captopril, or both in myocardial infarction complicated by heart failure, left ventricular dysfunction or both. N Engl J Med 2003; 349:1893-1906.
36. Pfeffer MA, Swedberg K, Granger CD, et al. Effects of candesartan on mortality and morbidity in patients with chronic heart failure: the CHARM-overall programme. Lancet 2003; 362:759-766.
37. Viberti G, Wheeldon NM, for the Micro-Albuminuria Reduction with VALsartan (MARVAL) Study Investigators. Micro-albuminuria reduction with valsartan in patients with type-2 diabetes mellitus. A blood pressure-independent effect. Circulation 2002; 106:672-678.
38. Parving HH, Lehert H, Brochner-Mortensen J, et al. The effect of irbesartan on the development of diabetic nephropathy in patients with type-2 diabetes. N Engl J Med 2001; 385:870-878.
39. Lewis EJ, Hunsicker LG, Clarke WR, et al. Renoprotective effect of the angiotensin-receptor antagonist irbesartan in patients with nephropathy due to type-2 diabetes. N Engl J Med 2001; 345:851-860.
40. Brenner BM, Cooper ME, Dezeeuw D, et al. Effects of losartan on renal and cardiovascular outcomes in patients with type-2 diabetes and nephropathy. N Engl J Med 2001; 345:861-869.
41. Chrysant, SG. Stroke prevention with losartan in the context of other antihypertensive drugs. Drugs Today 2004; 40:791-801.
42. Chrysant SG. Possible pathophysiologic mechanisms supporting the superior stroke protection of angiotensin receptor blockers compared to angiotensin converting enzyme inhibitors. J Hum Hypertens 2005; 19:923-931.
43. Kjeldsen SE, Dahlof B, Devereux RB, et al. Effects of losartan on cardiovascular morbidity and mortality in patients with isolated systolic hypertension and left ventricular hypertrophy: A Losartan Intervention For Endpoint (LIFE) sub-study. JAMA 2002; 288:1491-1498.
44. Lithell H, Hansson L, Skoog I, et al. The Study on Cognition and Prognosis in the Elderly (SCOPE): Principal results of a randomized double-blind intervention trial. J Hypertens 2003; 21:875-886.
45. Papademetriou V, Farsang C, Elmfeldt D, et al. Stroke prevention with the angiotensin II type 1 receptor blocker candesartan in elderly patients with isolated systolic hypertension: The Study on Cognition and Prognosis in the Elderly (SCOPE). J Am Coll Cardiol 2004; 44:1175-1180.
46. Schrader J, Luders S, Kulschewski A, et al. Morbidity and mortality after stroke, eprosartan compared with nitrendipine for secondary prevention: principal results of a prospective randomized control study (MOSES). Stroke 2005; 36:1218-1226.
47. Julius S, Kjeldsen SE, Weber MA, et al. Outcomes in hypertensive patients at high risk treated with regimens based on valsartan or amlodipine: the VALUE randomized trial. Lancet 2004; 363:2022-2031.
48. Morawietz H, Ruecksloss U, Duerschmidt N, et al. Angiotensin II induces LOX-1, the human endothelial receptor for oxidized low-density lipoprotein. Circulation 1999; 100:899-902.
49. Miyazaki M, Takai S. Antiatherosclerotic efficacy of olmesartan. J Hum Hypertens 2002; 16 (Suppl. 2):S7-S12.
50. Inukai T, Yoshida N, Wakabayashi S, et al. Angiotensin-converting enzyme inhibitors and angiotensin II receptor blockers effectively and directly potentiate superoxide scavenging by polymorphonuclear-leukocytes from patients with type 2 diabetes mellitus. Am J Med Sci 2005; 329:222-227.
51. Kurtz TW, Pravenec M. Antidiabetic mechanisms and angiotensin II receptor antagonists: beyond the renin-angiotensin system. J Hypertens 2004; 22:2253-2261.
52. Guerra-Cuesta JL, Monton M, Rodriguezfeo JA, et al. Effect of losartan on human platelet activation. J Hypertens 1999; 17:447-452.
53. Healey JS, Baranchuk A, Crystal E, et al. Prevention of atrial fibrillation with angiotensin-converting enzyme inhibitors and angiotensin receptor blockers: a meta-analysis. J Am Coll Cardiol 2005; 45:1832-1839.
54. Wachtel K, Lehto M, Gerdts E, et al. Angiotensin II receptor blockade reduces new onset atrial fibrillation and subsequent stroke compared to atenolol. J Am Coll Cardiol 2005; 45:712-719.
55. Yusuf S. From the HOPE to the ONTARGET and the TRANSCEND studies: challenges in improving prognosis. Am J Cardiol 2002; 89:18A-25A.
56. Diener HC. Prevention Regimen For Effectively avoiding Second Strokes (PRoFESS): rationale and design. Cerebrovasc Dis 2000; 10:147-150.
57. Halimi S. Prévention primaire cardio-rénale chez le diabetique de type 2. Et ude ROADMAP. Press Med 2005; 34:1300-1302.
58. Fliser D, Wagner KK, Loos A, et al. Chronic angiotensin II receptor blockade reduces intrarenal vascular resistance in patients with type 2 diabetes. J Am Soc Nephrol 2005; 16:1135-1140.
59. Mizuno M, Sada T, Kato M, Koike H. Renoprotective effects of blockade of angiotensin II AT1 receptors in an animal model of type 2 diabetes. Hypertens Res 2002; 25:271-278.
60. Chobanian AV, Bakris GL, Black HR, et al. The seventh report of the Joint National Committee on prevention, detection, evaluation and treatment of high blood pressure. The JNC-7 report. JAMA 2003; 289:2560-2571.






 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo> Enviar correspondencia a:
Enviar correspondencia a: