Bibliografía del artículo
Bibliografía del artículo
1. Reiber GE, Boyko EJ, Smith DG. Lower extremity foot ulcers and amputations in diabetes. In: National Diabetes Data Group, eds. Diabetes in America. 2nd ed. Washington, DC. US Govt Printing Office 1995; 409-428.
2. Boyko EJ, Lipsky BA. Infection and diabetes. In: National Diabetes Data Group, eds. Diabetes in America. 2nd ed. Washington, DC. US Govt Printing Office 1995; 485-500.
3. Harrington C, Zagari MJ, Corea J, et al. A cost analysis of diabetic lower-extremity ulcers. Diabetes Care 2000; 23:1333-1338.
4. Brod M. Quality of life issues in patients with diabetes and lower extremity ulcers: patients and care givers. Quality of Life Research 1998; 7:365-372.
5. Price P, Harding K. The impact of foot complications on health-related quality of life in patients with diabetes. Journal of Cutaneous Medicine and Surgery 2000; 4(1):45-50.
6. Klonoff DC, Schwartz DM. An economic analysis of interventions for diabetes. Diabetes Care 2000; 23(3):390-404.
7. Edmonds M, Blundell M, Morris M, et al. Improved survival of the diabetic foot: the role of a specialized foot clinic. Quart J Med 1986; 60:763-771.
8. Davidson JK, Alogna M, Goldsmith M, et al. Assessment of program effectiveness at Grady Memorial Hospital, Atlanta. In: Steiner G, Lawrence PA, eds. Educating Diabetic Patients. New York: Springer-Verlag. 1981; 329-348.
9. Litzelman DK, Slemenda CW, Langefeld CD, et al. Reduction of lower extremity clinical abnormalities in patients with non-insulin-dependent diabetes mellitus. Ann Intern Med 1993; 119:36-41.
10. Mayfield J, Reiber G, Maynard C, et al. Trends in lower extremity amputation in the Veterans Affairs Hospitals, 1989-1998. J Rehabilitation Res Dev 2000; 37:23-30.
11. Argote, L. Input, uncertainty and organizational coordination in hospital emergency units. Administrative Science Quarterly 1982; 27:420-34.
12. Knaus W, Draper E, Zimmerman, J. An evaluation of outcome from intensive care in major medical centers. Canadian Critical Care Nursing Journal 1987; 4(2):15.
13. Mitchell PH, Armstrong S, Simpson TF, et al. American Association of Critical Care Nurses Demonstration Project: profile of excellence in critical care nursing. Heart Lung 1989; 18(3):219-37.
14. Baggs JG, Ryan SA, Phelps CE, et al. The association between interdisciplinary collaboration and patient outcomes in a medical intensive care unit. Heart Lung 1992; 21(1):18-24.
15. Shortell SM, Zimmerman JE, Rousseau DM, et al. The performance of intensive care units: does good management make a difference? Medical Care 1994; 32(5):508-25.
16. March JG, Simon, HA. Organizations. New York: Wiley; 1958.
17. Van de Van A , Delbecq AL, Koenig R. Determinants of coordination modes within organizations. American Sociological Review 1976; 41:322-38.
18. Mintzberg, H. The Structuring of Organizations. Englewood Cliffs, NJ: Prentice-Hall; 1979.
19. Charns MP, Schaefer MJ. Health care organizations: a model for management. Englewood Cliffs, NJ: Prentice-Hall; 1983.
20. Alt-White A, Charns MP, Strayer RG. Personal, organizational, and managerial factors affecting nurse-physician collaboration. Nursing Administration Quarterly 1983; 8(1):8-18.
21. Daley J, Forbes MG, Young GJ, et al. Validating risk-adjusted surgical outcomes: site visit assessment of process and structure: National VA Surgical Risk Study. Journal of the American College of Surgeons 1997; 185(4):341-51.
22. Young GJ, Charns MP, Daley J, et al. Best practices for managing surgical services: the role of coordination. Health Care Management Review 1997; 22(4):72-81.
23. Young GJ, Charns MP, Desai KR, et al. Patterns of coordination and clinical outcomes: a study of surgical services. Health Services Research 1998; 33(5):1211-1236.
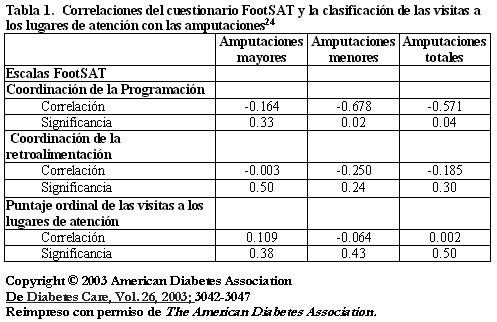
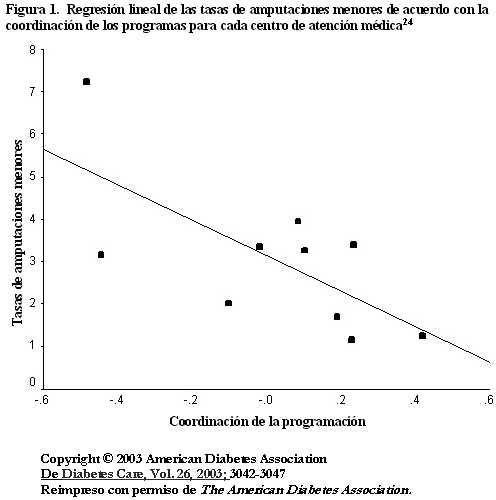
24. Wrobel JS, Charns MP, Diehr P, Robbins JM, Reiber GE, Bonacker KM, Haas L, Pogach L. The Relationship between provider coordination and diabetic foot outcomes. Diabetes Care 2003; 26:3042-3047.
25. Pogach L, Charns MP, Wrobel JS, Robbins JM, Bonacker KM, Haas L Reiber GE. The impact of policies and performance measurement upon the development of organizational coordinating strategies for chronic care delivery: An evaluation of foot care delivery programs in the Veterans Health Administration. American Journal of Managed Care 2004; 10 (Part 2):171-180.
26. HEDIS technical specifications [database]. Version 3.0. Washington, DC: National Committee for Quality Assurance; 1997.
27. National Committee for Quality Assurance Health Plan and Employer Data Information Set [database]. Version 3.0. Washington, DC: National Committee for Quality Assurance, 1998.
28. Herbert PL, Geiss LS, Tierney EF, et al. Identifying persons with diabetes using Medicare claims data. American Journal of Medical Quality 1999; 14:270-277.
29. Nelson EC, Batalden PB, Huber TP, Mohr JJ, Godfrey MM, Headrick LA, Wasson JH. Microsystems in health care: Part 1. Learning from high-performing front line clinical units. The Joint Commission Journal on Quality Improvement 28:472-493, 2002.
30. McHorney CA, Kosinski M, Ware JE Jr. Comparisons of the costs and quality of norms for the SF-36 health survey collected by mail versus telephone interview: results from a national survey. Medical Care 1994; 32(6):551-567.
31. Nunnally JC. Psychometric Theory. New York: McGraw-Hill; 1978.
32. Gittell JH, Fairfield K, Bierbaum B, et al. Impact of relational coordination on quality of care, post-operative pain and functioning, and the length of stay: A nine-hospital study of surgical patients. Medical Care 2000; 38(8):807-819.





 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo> Enviar correspondencia a:
Enviar correspondencia a: Patrocinio y reconocimiento
Patrocinio y reconocimiento