USO DE ALGORITMOS CLINICOS PARA MEJORAR EL FUNCIONAMIENTO DE LAS PRACTICAS MEDICAS EN PACIENTES SOMETIDOS A NEFRECTOMIA RADICAL
(especial para SIIC © Derechos reservados)
Coautores
Ke Hung Tsui. M.D.* Sheng Hui Lee.* Chien Lun Chen. M.D.* Biing Yir Shen. M.D.*
Department of Surgery, Division of Urology, Chang Gung Memorial Hospital, Chang Gung University, Taipei, Taiwan*
Recepción del artículo: 15 de marzo, 2004
Aprobación: 0 de , 0000
 Conclusión breve
La implementación de un algoritmo clínico para la nefrectomía radical mejoró el funcionamiento de las prácticas médicas, redujo la duración de la estadía hospitalaria, disminuyó los costos y mejoró los resultados.
Conclusión breve
La implementación de un algoritmo clínico para la nefrectomía radical mejoró el funcionamiento de las prácticas médicas, redujo la duración de la estadía hospitalaria, disminuyó los costos y mejoró los resultados.
 Resumen
Este estudio empleó medidas de desempeño para evaluar el influjo de los algoritmos clínicos para la nefrectomía radical en la mejoría del funcionamiento de las prácticas médicas. Entre abril de 1997 y agosto de 2001, pacientes con carcinoma de células renales se trataron con nefrectomía radical y bajo algoritmos clínicos. Los enfermos se clasificaron en cinco grupos: grupo 1) entre abril de 1996 a marzo de 1997, antes de la implementación de los algoritmos clínicos; grupo 2) entre abril de 1997 y marzo de 1998; grupo 3) entre abril de 1998 y marzo de 1999; grupo 4) entre mayo de 1999 y junio de 2000 y grupo 5) entre julio de 2000 a agosto de 2001. Este ensayo comparó 12 medidas de rendimiento incluidas la duración de la estadía hospitalaria y los costos antes y después de la implementación del algoritmo clínico para la nefrectomía radical. Los cinco grupos no difirieron significativamente en cuanto a número de pacientes, edad media y proporción de hombres y mujeres. Ocho de las doce medidas de desempeño mejoraron significativamente un año después de la aplicación del algoritmo clínico; además, la mejora en el funcionamiento se mantuvo continuamente durante los siguientes tres años de su puesta en marcha. Este estudio concluyó que la implementación de algoritmos clínicos para la nefrectomía radical puede mejorar el funcionamiento de la práctica médica, incluso los procedimientos de tratamiento, la duración de la estadía hospitalaria, los costos y los resultados.
Resumen
Este estudio empleó medidas de desempeño para evaluar el influjo de los algoritmos clínicos para la nefrectomía radical en la mejoría del funcionamiento de las prácticas médicas. Entre abril de 1997 y agosto de 2001, pacientes con carcinoma de células renales se trataron con nefrectomía radical y bajo algoritmos clínicos. Los enfermos se clasificaron en cinco grupos: grupo 1) entre abril de 1996 a marzo de 1997, antes de la implementación de los algoritmos clínicos; grupo 2) entre abril de 1997 y marzo de 1998; grupo 3) entre abril de 1998 y marzo de 1999; grupo 4) entre mayo de 1999 y junio de 2000 y grupo 5) entre julio de 2000 a agosto de 2001. Este ensayo comparó 12 medidas de rendimiento incluidas la duración de la estadía hospitalaria y los costos antes y después de la implementación del algoritmo clínico para la nefrectomía radical. Los cinco grupos no difirieron significativamente en cuanto a número de pacientes, edad media y proporción de hombres y mujeres. Ocho de las doce medidas de desempeño mejoraron significativamente un año después de la aplicación del algoritmo clínico; además, la mejora en el funcionamiento se mantuvo continuamente durante los siguientes tres años de su puesta en marcha. Este estudio concluyó que la implementación de algoritmos clínicos para la nefrectomía radical puede mejorar el funcionamiento de la práctica médica, incluso los procedimientos de tratamiento, la duración de la estadía hospitalaria, los costos y los resultados.
 Palabras clave
Algoritmos clínicos, mediciones de rendimiento, nefrectomía radical
Clasificación en siicsalud
Palabras clave
Algoritmos clínicos, mediciones de rendimiento, nefrectomía radical
Clasificación en siicsalud
 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo>
página www.siicsalud.com/des/expertos.php/67330
Especialidades
 Principal: Urología,
Principal: Urología,
 Relacionadas: Administración Hospitalaria, Cirugía, Informática Biomédica, Medicina Interna, Nefrología y Medio Interno, Urología,
Relacionadas: Administración Hospitalaria, Cirugía, Informática Biomédica, Medicina Interna, Nefrología y Medio Interno, Urología,
 Enviar correspondencia a:
Enviar correspondencia a:
Phei Lang Chang, M.D. Chair, Department of Surgery, Chang Gung Memorial Hospital. No. 5, Fu-Shing Street, Kweishan, Taoyuan 333, Taiwan. Chang, Phei Lang
USE OF CLINICAL PATHWAY TO IMPROVE PRACTICE PERFORMANCES IN PATIENTS UNDERGOING RADICAL NEPHRECTOMY
 Abstract
Abstract
This study used performance measurements to evaluate the influences of clinical pathway for radical nephrectomy in improving practice performance. From April 1997 to August 2001, patients with renal cell carcinoma were treated for radical nephrectomy using a clinical pathway. Patients were classified into five groups: 1) group 1: from April 1996 to March 1997, before clinical pathway implementation; 2) group 2: from April 1997 to March 1998; 3) group 3: from April 1998 to March 1999; 4) group 4: from May 1999 to June 2000; 5) group 5: from July 2000 to August 2001. This study compares 12 performance measurements, including length of hospital stay and admission charges, before and after the implementation of the clinical pathway for radical nephrectomy. The five groups did not differ significantly in terms of number of patients, mean patient age, and proportions of men and women. Eight of the twelve performance measurements improved significantly after one year of clinical pathway implementation. Moreover, the performance improvements were maintained continuously during the following three years of implementation of clinical pathway for radical nephrectomy. This study concludes that the implementation of clinical pathway for radical nephrectomy can improve practice performance, including management procedures, length of hospital stay, admission charges and outcomes.
 Key words
Key words
Clinical pathway, performance measurement, radical nephrectomy
USO DE ALGORITMOS CLINICOS PARA MEJORAR EL FUNCIONAMIENTO DE LAS PRACTICAS MEDICAS EN PACIENTES SOMETIDOS A NEFRECTOMIA RADICAL
(especial para SIIC © Derechos reservados)
Artículo completo
Introducción
En 1995, la compañía Merit Behavioral Care (MBC) en Massachusetts, se enfocó inicialmente en las medidas de rendimiento de los resultados del diagnóstico y tratamiento de los pacientes.1,2 La importancia de las medidas de desempeño es creciente en los sistemas de atención sanitaria global y muchos profesionales de la salud han diseñado e implementado sistemas de medición para el logro de diversos objetivos.3,4 Los algoritmos clínicos se elaboraron para asegurar que todos los pacientes sean tratados de modo estandarizado. Se describieron algunas variaciones en el funcionamiento cuando se implementaron los algoritmos clínicos. Estas variaciones contribuyen a las diferencias en las decisiones en la práctica médica que afectan en forma diversa los resultados de salud. Los algoritmos clínicos no producen cambios por sí solos; de modo que las mediciones de rendimiento de las prácticas son extremadamente importantes en la mejoría del proceso y calidad de atención.5,9 Este estudio comparó las mediciones de desempeño previas y posteriores a la implementación de los algoritmos clínicos para la nefrectomía radical10 y evaluó los efectos de su instrumentación en la mejora en el funcionamiento de las prácticas.
Materiales y métodos
Desde abril de 1997, el equipo para la elaboración de algoritmos clínicos del Chang Gung Memorial Hospital preparó un algoritmo clínico para la nefrectomía radical. El algoritmo clínico se creó en formato papel para los tres años y en formato web para el cuarto año. Los pacientes se clasificaron en cinco grupos: grupo 1, entre abril de 1996 a marzo de 1997, antes de la implementación de los algoritmos clínicos; grupo 2, entre abril de 1997 y marzo de 1998; grupo 3, entre abril de 1998 y marzo de 1999; grupo 4, entre mayo de 1999 y junio de 2000, y grupo 5, entre julio de 2000 y agosto de 2001. Los individuos de los grupos 2, 3 y 4 se trataron sobre la base del algoritmo clínico impreso, mientras que los del grupo 5 con el informatizado. El algoritmo clínico para la nefrectomía radical incluyó programas diarios especiales para las actividades de los pacientes, consultas, planes para el egreso, medicamentos, nutrición, apoyo psicosocial, enseñanza, pruebas de laboratorio, tratamientos y variaciones. La guía fue publicada previamente.11,12
En el departamento de urología, la cirugía se efectuó generalmente al segundo día del ingreso hospitalario, dependiendo de la agenda del cirujano. Todas las pruebas preoperatorias se completaron el día del ingreso. Se administraron líquidos endovenosos desde la mañana del día de la cirugía y generalmente en forma continua, hasta que se aseguró la tolerancia oral posoperatoria de los pacientes. Una hora antes de la cirugía y luego continuamente después de ésta, se administraron antibióticos endovenosos; una vez que los individuos comenzaron a alimentarse en el posoperatorio se pasó a antibióticos por vía oral. Generalmente, luego de la nefrectomía radical, los pacientes recibieron analgesia controlada (PCA) en forma continua. Antes de la nefrectomía radical, se colocó rutinariamente una sonda Foley, que se removió uno o dos días después de la cirugía. En Taiwan, si una persona reingresa al hospital con el mismo diagnóstico dentro de las dos semanas del egreso, los costos de internación no pueden ser reclamados al sistema nacional de seguros de salud (National Health Insurance [NHI] system). Próximamente, este período será extendido a un mes. Por eso, este estudio definió como medida de rendimiento la readmisión dentro del mes del egreso hospitalario por la misma patología.
Para evaluar el efecto de la implementación del algoritmo clínico para la nefrectomía radical en el funcionamiento de la práctica médica se identificaron las siguientes doce medidas de desempeño como factores indicadores: 1) los días entre el ingreso hospitalario y la operación, 2) la administración de líquidos endovenosos, 3) el suministro de antibióticos endovenosos, 4) el número de pacientes que requirió transfusiones de sangre, 5) el tratamiento del dolor agudo posoperatorio, 6) la duración de la colocación de la sonda Foley, 7) la duración del drenaje de la herida, 8) la tasa de complicaciones mayores, 9) la tasa de mortalidad hospitalaria, 10) la duración promedio de la estadía hospitalaria, 11) el promedio de los costos hospitalarios y 12) la tasa de readmisión dentro del mes. Para evaluar la significación estadística de las variaciones en las características demográficas entre los grupos se efectuó la prueba de χ2. Además, se realizó la prueba t de Student para comparar los resultados del tratamiento antes de la implementación del algoritmo clínico y después de ésta.
Resultados
El número de pacientes ingresados para la realización de nefrectomía radical fue 37 en el grupo 1; 47 en el 2; 55 en el 3; 61 en el 4, y 63 en el 5. Los cinco grupos no difirieron significativamente (p = 0.608) en el número de sujetos. La edad media de los enfermos (p = 0.574) y las proporciones de hombres y mujeres (p = 0.289) tampoco difirieron significativamente entre los grupos. En la tabla 1 se muestran los detalles. En este estudio, 8 de las 12 medidas de rendimiento mejoraron significativamente luego de un año de la implementación del algoritmo clínico y se mantuvieron continuamente durante los siguientes 3 años. Durante la aplicación del algoritmo informático, 3 medidas de desempeño –los días entre el ingreso del paciente y la cirugía, la administración de líquidos endovenosos y la de antibióticos endovenosos– mejoraron en comparación con el tercer año. El número de enfermos que requirieron transfusiones de sangre, la existencia de complicaciones importantes, la mortalidad hospitalaria y la readmisión dentro del mes, permanecieron sin cambios antes de la implementación del algoritmo y después de administrado. En la tabla 2 se muestran los detalles. La duración promedio de la estadía hospitalaria fue de 11.4 días antes de la instrumentación del algoritmo y se redujo significativamente (p = 0.0048) a 9.8 días un año después de la implementación. Durante los siguientes 3 años de aplicación del algoritmo, la duración promedio de la estadía hospitalaria permaneció sin cambios. Los costos de internación promedio también se redujeron significativamente (p = 0.001) y permanecieron bajos en los años siguientes a la implementación del algoritmo.
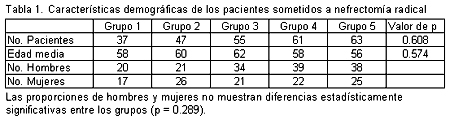
Tabla 2Discusión
Generalmente, las medidas de desempeño se emplean como herramientas para valorar la mejora en la calidad de atención2 y cumplen un papel creciente en el ámbito de la cirugía moderna. En 2003, Stark comunicó que las medidas de rendimiento se asignaron a todo el equipo más que a los miembros en forma individual y que si se aplican cuidadosamente tienen numerosas ventajas para mejorar la atención de los pacientes.13 En la práctica de la osteopatía se utilizaron los datos de la Encuesta Nacional de Atención Médica (National Medical Care Survey) para validar la evaluación de habilidades clínicas en el desempeño de los médicos osteópatas.14 En cirugía laparoscópica se empleó una valoración de los recursos de rendimiento básico de los profesionales para predecir el desempeño quirúrgico.15 Los algoritmos clínicos son herramientas populares para el control de calidad y resultados. La implementación de estos algoritmos puede mejorar la efectividad del tratamiento al minimizar el espectro de decisiones terapéuticas.16 De este modo, este estudio utilizó medidas de desempeño para evaluar la capacidad de los algoritmos clínicos para mejorar el funcionamiento práctico en la nefrectomía radical.
La compañía MBC valoró el rendimiento sobre la base de cuatro dimensiones de la atención, incluso los resultados clínicos, la utilización, el desempeño técnico y la satisfacción de los pacientes.1 Las medidas de rendimiento usadas en este estudio comprendieron los resultados clínicos, la utilización y el desempeño técnico. Las medidas de desempeño se emplearon para evaluar las dimensiones de la atención y brindar resultados objetivamente válidos. Las medidas de resultados clínicos incluyeron las referencias de los médicos y de los pacientes.17 En este ensayo, el tratamiento del dolor agudo posoperatorio fue un resultado referido por el paciente y se consideró una medida clínica subjetiva. Los resultados informados por los médicos incluyeron la administración de líquidos y antibióticos endovenosos, la duración de la colocación de la sonda Foley, la duración del drenaje de la herida, el requerimiento de transfusiones de sangre, la tasa de complicaciones importantes, la tasa de mortalidad hospitalaria y la tasa de readmisión dentro del mes. Generalmente las medidas de utilización incluyen: las unidades de servicio, el costo promedio por unidad, los días de tratamiento, el costo total del tratamiento y el costo anual de la terapia por paciente.1 Este estudio empleó como medidas de utilización los días entre el ingreso y la cirugía, la duración promedio de la estadía hospitalaria y los costos promedio de internación.
En la nefrectomía radical, los días recomendados entre la admisión y la cirugía fueron menos de dos. El paciente ingresó al hospital un día antes de la cirugía. Cuando no se pudieron completar las pruebas preoperatorias antes de la intervención quirúrgica, ésta se pospuso y se extendió la estadía hospitalaria. De este manera, las mediciones de los días entre la admisión y la cirugía pueden emplearse para valorar el efecto de la implementación de algoritmos clínicos sobre la duración de la estadía hospitalaria. En este ensayo, las mediciones de los días entre el ingreso y la nefrectomía radical se redujeron significativamente luego de la instrumentación del algoritmo clínico. En los grupos 2, 3 y 4 estas medidas se mantuvieron en el mismo nivel, mientras que en el grupo 5, los días entre la admisión y la intervención quirúrgica disminuyeron progresivamente por la modificación del algoritmo, que permitió que los pacientes ingresasen el día de la cirugía. Los días de administración de líquidos endovenosos se redujeron significativamente luego de la implementación del algoritmo y también hubo una disminución del empleo de antibióticos endovenosos debido a que se administraron concurrentemente con los líquidos. La disminución en el suministro de líquidos y antibióticos redujo los costos médicos del paciente. De este modo, las medidas de administración de líquidos y antibióticos pueden usarse para valorar el efecto de la implementación del algoritmo sobre los costos hospitalarios. En el grupo 5, estas dos medidas también disminuyeron continuamente debido a la modificación del algoritmo. Generalmente, luego de la nefrectomía radical, se administró PCA continuamente por 3 días y se suspendió cuando los enfermos eran capaces de tolerar el dolor posoperatorio. Gracias a la educación preoperatoria de los pacientes basada en las recomendaciones del algoritmo clínico, el tratamiento del dolor agudo posquirúrgico se redujo significativamente. La colocación de la sonda uretral se llevó a cabo durante la nefrectomía radical y después de ésta. Comúnmente, los enfermos experimentaron incomodidad luego de recuperarse de la anestesia general. Cuando se mantiene una sonda Foley en su sitio durante un largo período de tiempo, es probable la aparición de infección, incrustación y formación de estrecheces. Con el objeto de evaluar el efecto de la implementación del algoritmo clínico sobre la calidad de atención médica, en este ensayo se midió la duración de la colocación de la sonda Foley y se evidenció que luego de su instrumentación, la duración del sondaje se redujo significativamente. Debido a las bajas tasas de complicaciones y mortalidad en la cirugía urológica, no hubo diferencias significativas entre los pacientes con necesidad de transfusiones de sangre, las tasas de complicaciones importantes, de mortalidad hospitalaria y de readmisión dentro del mes, antes la aplicación del algoritmo clínico y después de aplicado. Las complicaciones importantes se refieren a las asociadas con reacciones sistémicas. Este estudio utilizó la tasa de complicaciones importantes más que la tasa de complicaciones hospitalarias para evitar la confusión con la duración del drenaje de la herida secundario a la infección de la herida.
Recientemente, algunos investigadores se centraron en el análisis de la variación del desempeño en la práctica de la atención médica, que puede contribuir a las variaciones observadas en las tasas de los procedimientos, costos y resultados.18-22 Los algoritmos clínicos a menudo brindan recomendaciones apropiadas sobre el tratamiento y disminuyen la variación en la práctica médica. La atención del paciente de acuerdo con las sugerencias de los algoritmos clínicos puede mejorar el desempeño práctico y la calidad de la asistencia médica. Este estudio concluyó que la implementación de un algoritmo clínico para la nefrectomía radical mejoró el funcionamiento de las prácticas tales como los procedimientos terapéuticos, disminuyó la duración de la estadía hospitalaria, redujo los costos y mejoró los resultados.
Los autores no manifiestan conflictos.
 Bibliografía del artículo
Bibliografía del artículo
- Spath PL. Beyond clinical paths: advanced tools for outcomes management. American Hospital Publishing, Inc., Chicago, 1997.
- Eisen SV, Dill DL, Grob MC. Reliability and validity of a brief patient-instrument for psychiatric outcome evaluation. Hospital and Community Psychiatry. 1994; 45:242-47.
- Mannion R, Goddard M. Performance measurement and improvement in health care. Appl Health Econ Health Policy. 2002; 1(1):13-23.
- Staker LV. Teaching performance improvement: an opportunity for continuing medical education. J Contin Educ Health Prof. 2003 Spring; 23 Suppl 1:S34-52.
- Beitsch LM, Grigg CM, Mason K, Brooks RG. Profiles in courage: evaluation of Florida's quality improvement and performance measurement system. J Public Health Manag Pract. 2000; 6:31–41.
- Keyes MA. CONQUEST 2.0: an emerging clinical performance measurement tool. J Healthc Qual. 2000; 22:29–36.
- Chang PL, Lee SHH, Hsieh ML, Huang ST, Tsui KH, Lai RH. Improvement of practice performance in urological surgery via clinical pathway implementation. World J Urol. 2002; 20: 213–8.
- Kmetik KS, Williams JR, Hammons T, Rosof BM. The American Medical Association and physician performance measurement: information for improving patient care. Tex Med. 2000; 96:80-3.
- Nelson EC, Splaine ME, Godfrey MM, Kahn V, Hess A, Batalden P, Plume SK. Using data to improve medical practice by measuring processes and outcomes of care. Jt Comm J Qual Improv. 2000; 26:667–85.
- Robson CJ. Radical nephrectomy for renal cell carcinoma. J Urol. 1963; 89:37-42.
- Chang PL, Li YC, Lee SH. The differences in health outcomes between Web-based and paper-based implementation of a clinical pathway for redical nephrectomy. BJU Int. 2002; 90:522-8.
- Chang PL, Wang TM, Huang ST, Hsieh ML, Chuang YC, Chang CH. Improvement of health outcomes after continued implementation of a clinical pathway for radical nephrectomy. World J Urol. 2000; 18:417-21.
- Stark JF, Stark J. Performance measurement in congenital heart surgery: benefits and drawbacks. Semin Thorac Cardiovasc Surg Pediatr Card Surg Annu. 2003; 6:171-83.
- Boulet JR, Gimpel JR, Errichetti AM, Meoli FG. Using National Medical Care Survey data to validate examination content on a performance-based clinical skills assessment for osteopathic physicians. J Am Osteopath Assoc. 2003 May; 103(5):225-31
- Gettman MT, Kondraske GV, Traxer O, Ogan K, Napper C, Jones DB, Pearle MS, Cadeddu JA. Assessment of basic human performance resources predicts operative performance of laparoscopic surgery. J Am Coll Surg. 2003 Sep; 197(3):489-96.
- Spath PL. Clinical paths: tools for outcomes management. American Hospital Publishing, Inc, Chicago, Illinois, 1994.
- Spath PL. Medical effectiveness and outcomes management: methods and case studies. American Hospital Publishing, Inc, Chicago, Illinois, 1996.
- Ashton CM, Petersen NJ, Souchek J, Menke TJ, Yu HJ, Pietz K, Eigenbrodt ML, Barbour G, Kizer KW, Wray NP. Geographic variations in utilization rates in veterans affairs hospital and clinics. N Engl J Med. 1999; 340: 32-9.
- Heller RF, O'Connell RL, Lim LLY, Atallah A, Lanas F, Joshi P, Tatsanavivat P. Variation in stated management of acute myocardial infarction in five countries. Int J Cardiol. 1999; 68: 63-7.
- Wildschut HIJ, Hoope-Bender PT, Borkent-Polet M, Traas H, Van Agt HME, De Kroon MLA, Van Der Maas PJ. Practice variation of test procedures reportedly used in routine antenatal care in The Netherlands. Acta Obstet Gynecol Scandd. 1999; 78: 27-32.
- Fennerty MB, Lieberman DA, Vakil N, Magaret N, Faigel DO, Helfand M. Effectiveness of Helicobacter Pylori therapies in a clinical practice setting. Arch Intern Med. 1999; 159: 1562-6.
- Franks P, Zwanziger J, Mooney C, Sorbero M. Variations in primary care physician referral rates. Health Serv Res. 1999; 34: 323-9.
©
Está
expresamente prohibida la redistribución y la redifusión de todo o parte de los
contenidos de la Sociedad Iberoamericana de Información Científica (SIIC) S.A. sin
previo y expreso consentimiento de SIIC





 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo> Enviar correspondencia a:
Enviar correspondencia a: