





 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo> Enviar correspondencia a:
Enviar correspondencia a: Patrocinio y reconocimiento
Patrocinio y reconocimiento
Doenças sexualmente transmissíveis, um problema mundial a ser enfrentado
Doenças sexualmente transmissíveis (DSTs) são causas importantes de morbidade e mortalidade em todo o mundo, e vem experimento aumento no registro de casos a partir da década de 1950 devido a um complexo de fatores da vida moderna. De maneira ilustrativa, ocorrem anualmente em todo o mundo 170 milhões de casos de infecções por Trichomonas vaginalis, 89 milhões por Chlamydia trachomatis, 62 milhões de casos de gonorréia, 12 milhões de sífilis, 30 milhões de condilomas anogenitais, 20 milhões de herpes anogenital e 2 milhões de cancróide. Atualmente, para a AIDS, estimam-se 30,6 milhões de casos.1
Por exemplo, as infecções por Chlamydia e a sífilis são consideradas grandes fontes de morbidade e mortalidade, estando entre as quinze primeiras causas de incapacidade ou dano à saúde humana em populações urbanas.2 Outro exemplo advém do câncer cervical, que tem sua etiopatogênese determinada pela infecção de subtipos carcinogênicos de HPV, e incidência de 500.000 casos/ano.3 Em média, a incidência de DSTs é sempre superior em pessoas entre a faixa etária de 15 a 35 anos, correspondendo em média ao período de maior atividade sexual, pertencentes a ambientes urbanos ou peri-urbanos. Nos países industrializados registra-se por ano um novo caso de DSTs em cada 100 pessoas, e nos países em desenvolvimento as DSTs estão entre as 5 principais causas de procura por serviços de saúde.1 De fato, pobreza social e econômica são também adjuvantes de DSTs no contexto de países em desenvolvimento.4 Por exemplo, 80% da incidência e mortalidade do câncer uterino ocorre em países em desenvolvimento.3
Sem dúvida, a grave importância de DSTs na saúde publica foi acelerada pela epidemia da AIDS em todo o mundo. A literatura registra que o risco de infecção por HIV, vírus da imunodeficiência humana, aumenta de duas a cinco vezes sempre que as pessoas são portadoras de DSTs ulcerativas, não-ulcerativas e inflamatórias. Mesmo no último caso, micro-ulcerações, friabilidade da mucosa vaginal e um excesso de macrófagos e linfócitos (células hospedeiras do HIV), decorrentes da forte leucorréia, tornam-se adjuvantes para transmissão ou aquisição do vírus. Ainda, é sugerido que a diminuição da flora lactobacilar produtora de peróxido de hidrogênio permite maior sobrevivência do vírus no ambiente.5 De forma geral, associações epidemiológicas têm sido encontradas entre DSTs e infecção por HIV.6-8 Da mesma forma, o tratamento de populações na tentativa de combate as DSTs pode levar a redução no aparecimento de novos casos de infecção por HIV.9
Dados de nossos trabalhos prévios indicam uma situação alarmante para o caso das DSTs em nossa população, situação que parece ser comum a populações de países em desenvolvimento.46 Em um estudo longitudinal de 6 anos, foi preocupante notar a alta prevalência de lesões inflamatórias (65%), e que apenas uma pequena parcela de lesões pré-cancerosas e cancerosas (6%) correspondiam a lesões iniciais de categoria NICI (Neoplasia Intra-Cervical de grau I). Podemos inferir que grande parte das mulheres não atendem corretamente a prevenção ginecológica de câncer cervical, ou se fazem, os métodos de diagnóstico preventivo utilizados não são adequados a ponto de detectar as lesões iniciais.10
Na verdade, nos países em desenvolvimento, apenas 5% das mulheres atendem corretamente aos serviços de triagem do câncer cervical, enquanto que nos países desenvolvidos esse número alcança 40%. Este é um dos fatores importantes relacionados ao fato de que, em países em desenvolvimento, 80-85% das mulheres com câncer cervical atendem à ginecologia em estágios incuráveis.11,12Muitas devem falecer pela doença sem nunca terem sido atendidas pela clínica. Esse deve ser o quadro também para outras infecções e doenças sexualmente transmissíveis. No entanto, como pesquisadores da área em países em desenvolvimento, nós entendemos que não só a falta de informação é fator importante, mas também o difícil acesso, as condições precárias ao atendimento de saúde, e, por último, os métodos insuficientes de diagnóstico também participam da dificuldade do controle epidemiológico e de progressão dessas doenças nos indivíduos acometidos pelas infecções sexuais. A questão do diagnóstico, tema a ser tratado em especial neste trabalho, é ponto chave para o correto tratamento, aconselhamento e manejo das infecções sexuais.
O diagnóstico usual de doenças sexualmente transmissíveis
Ainda que os sintomas e os exames clínicos simples possam indicar a etiologia da doença, o diagnóstico de DSTs deve ser baseado em procedimentos laboratoriais, uma vez que essas análises primárias diretamente sobre o paciente tem baixa predição de acerto. Mesmo a colposcopia, considerada padrão ouro para lesões decorrentes de HPV, tem baixa especificidade (inferior a 50%), fato que leva a superestimação da infecção e lesão, e tratamento desnecessário, implicando em gasto e prejuízo psicobiológico e de saúde para o paciente.
A junção de elementos sintomatológicos e dados de exames clínicos permitiu a geração de poderosos algoritmos que podem facilitar o diagnóstico de DSTs. É a chamada abordagem sindrômica, que ainda assim não é satisfatória, pois os sintomas e os dados clínicos isolados ou em conjunto podem não permitir a distinção das doenças em muitos casos.13 Considerando as importantes resultantes patológicas de DSTs na população, o correto diagnóstico dessas doenças passa a ser crítico. Para que o atendimento ginecológico possa cuidar do adequado tratamento e prevenção de DSTs, prenatal e planejamento familiar e que, por sua vez, a vigilância alcance resultado satisfatório no controle de doenças tão importantes, um diagnóstico preciso ainda é necessário.
O diagnóstico laboratorial de DSTs é geralmente baseado em um minucioso exame microscópico das células e secreção colhidas por descamação exfoliativa ou abrasiva. O método citológico mais comum é denominado Papanicolaou, baseado na combinação de três corantes que resultam em tonalidades variadas e, dessa forma, permite a visualização de detalhes do núcleo e citoplasma das células fixadas. O Papanicolaou tem grande apelo ao uso uma vez que é possível distinguir a etiologia de diversas lesões inflamatórias e não-inflamatórias num único exame, o que agiliza o processo de leitura e diminui os custos.14 Isso torna o procedimento adequável para rotina laboratorial em massa e triagem, e especialmente na alta rotina dos atendimentos públicos de saúde em grandes hospitais.
A citologia do Papanicolaou permite a distinção de diferentes etiologias inflamatórias e suas alterações citopatológicas, como Trichomonas vaginalis, micoses por Candida sp, viroses por Citomegalovírus (CMV), vírus da Herpes (HSV) e Papillomavirus humano (HPV), presença de bactérias pela flora lactobacilar, Gardnerella vaginalis, actinomicetos, Klebsiella granulomatis (sinon. Calymatobacterium granulomatis), Chlamydia trachomatis, Leptothrix vaginalis, e até cistos de amebas e ovos de helmintos.14 Em lesões inflamatórias, é notável a presença de um exsudato inflamatório composto por leucócitos e macrófagos, eventualmente hemáceas, uma vez que a friabilidade da mucosa vaginal pode levar ao fácil sangramento durante a coleta. No entanto, ressaltamos que este método citológico tem grande limitações e pode apresentar falhas consideráveis.15-17
Primeiro, deve-se tem em mente que pelo Papanicolaou não é possível a detecção segura de diversas infecções bacterianas, sendo necessário utilizar de técnicas de isolamento e cultura microbiológica. Para estes casos, vale citar: estafilococos, estreptococos, Haemophylus ducrey e Neisseria gonorrhoeae. Ainda mais, é notoriamente reconhecido que a cultura também é padrão ouro para Candida e Trichomonas vaginalis. O T. vaginalis pode ainda ser bem observado, dada a motilidade do parasita e também a experiência do citologista observador, em um simples exame microscópico a fresco, desde que a observação seja feita imediatamente após a colheita ginecológica. Embora possível, a sensibilidade e especificidade do diagnóstico de Chlamydia trachomatis são insatisfatórios pela citologia.18 Outra dificuldade advém da impossibilidade de cultivo acelular desta bactéria para diagnóstico. Daí, é necessário recorrer a técnicas imunológicas, assim como para detecção do Treponema pallidum. Este último ainda pode ser facilitado clinicamente quando há aparecimento do cancro. No entanto, na infecção treponêmica há uma ampla janela imunológica de até 3 semanas após o desenvolvimento do cancro, quando os testes imunológicos são pouco sensíveis. A microscopia em campo escuro é uma alternativa que necessita de equipamento especial, médicos e técnicos bem treinados, e ainda apresenta baixa sensibilidade sendo necessário no mínimo 105 organismos/ml. O teste de infectividade em coelhos é padrão ouro para sífilis, de grande sensibilidade (até um único microorganismo), no entanto sendo necessário facilidades para manipulação de animais.19 Na infecção por K. granulomatis, embora restrita a focos tropicais, não há alternativa à citologia senão a detecção molecular.20
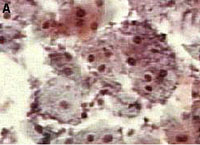
A Figura 1 apresenta alguns resultados citológicos pelo Papanicolaou e revela os critérios definitivos para detecção de alguns agentes infecciosos genitais.14 A infecção por Gardnerella vaginalis é caracterizada pela presença de numerosos pequenos bacilos parcial ou totalmente aderidos na superfície das células que tornam-se de coloração azul clara. As células recobertas pelas bactérias assumem uma característica típica, e são denominadas clue cells (Fig. 1A). Candida albicans é um fungo patogênico detectado em forma filamentosa ou de esporo. Filamentos marrom escuro ficam como galhos que se cruzam, enquanto que os esporos apresentam um halo claro devido a presença de uma parede celular bem delimitada. Essas características são definitivas para diagnóstico da candidíase genital (Fig. 1B). O protozoário Trichomonas vaginalis possui uma forma elíptica, medindo cerca de 10 a 20 micrômetros, tomando tonalidade acinzentada a azulada. É usualmente encontrado próximo ou aderido às células epiteliais. Características definitivas devem ser a presença do núcleo periférico e traços do flagelo (Fig. 1C). Porém, estas características podem tornar-se imperceptíveis.16 Por ser uma bactéria de vida intracelular obrigatória, a Chlamydia trachomatis é encontrada como inclusões eosinófilas preferencialmente nas células da região da junção escamocolunar e endocévice. Formam-se geralmente múltiplos vacúolos delimitados devido a formação de um verdadeiro vacúolo citoplasmático bem definido (Fig. 1D).
As viroses são marcadas por alterações citológicas. O vírus da herpes genital (HSV) induz a megalia do núcleo, assim como a formação de células multi-nucleadas, aonde os grandes núcleos se justapõem. O núcleo também toma um aspecto vítreo característico, possuindo inclusões eosinófilas (Fig. 1E). O HSV pode atingir e formar lesões nas camadas de células malpighianas, metaplásicas e endocervicais.14,21 Células infectadas pelo Papillomavirus humano (HPV) desenvolvem atipias, muitas vezes discretas. A coloicitose é predominante. Refere-se ao alargamento do núcleo (relação núcleo/citoplasma alterada) o qual torna-se envolvido por um halo citoplasmático claro e em forma côncava (Fig. 1F). O colo do útero, em especial a zona de transformação, é o local preferencial de infecção pelo HPV e de potencial oncogênico. Ressalta-se que a citologia não permite a distinção entre os subtipos de HPV.
Dada a relação oncogência da infecção pelo HPV, este é o ponto mais crítico em termos de diagnóstico de DST na atualidade. A infecção com HPV pode ser confundida com processos neoplásicos ou apenas metaplásicos.14,15,21 As anormalidades citológicas de baixo grau identificadas como ASCUS (células escamosas atípicas de significado indeterminado) e AGUS (células glandulares atípicas de significado indeterminado) são muitas vezes mau interpretadas por limitações técnicas (Fig. 1G e 1H).
 |  |
 |  |
 |  |
 |  |
Figura 1. Resultado de citologia pelo Papanicolaou. Verifique critério utilizados para diagnóstico de Gardnerella vaginalis (A), Candida (B, detalhes de esporo no canto superior direito), Trichomonas vaginalis (C), Chlamydia trachomatis (D), HSV (E), HPV (F). Note as metaplasias atípicas, ASCUS (G) e AGUS (H), que se caracterizam por uma anormalidade celular moderada, alargamento do núcleo, hipercromasia discreta e nucléolos evidentes, e que não deveriam ser confundidos com infecção por HPV ou lesões pré-cancerosas.
Há enorme subjetividade na interpretação destas atipias celulares, fato que se traduz na variabilidade de resultados inter-observador ou entre diferentes laboratórios.22 Esta subjetividade leva, na maioria dos casos, a uma super-estimação do diagnóstico, tratamento desnecessário e estresse emocional para a paciente. Isso encarece os custos do rastreamento, pois estas mulheres serão submetidas a exames complementares e a uma rotina mais freqüente de visita ginecológica.
Os dados a seguir mostram o quão conflitante é o diagnóstico do HPV e lesões cervicais versus atipias celulares. É certo que 10-15% das mulheres com ASCUS tenham na verdade lesões de alto grau ou câncer. Também, mais da metade das lesões de alto grau são precedidas por diagnóstico citológico de ASCUS ou AGUS.3,23 O erro intrínseco da técnica do Papanicoloau é da ordem de 20-30%, sendo que um exame único pode não evidenciar lesões precursoras de câncer cervical em até 50% dos casos positivos.23 A citologia quando repetida tem uma sensibilidade máxima de 75%24,25, e a colposcopia, embora mais sensível para detectar lesões de alto grau do que a citologia, apresenta um grade erro entre falso-positivos que pode alcançar a marca estratosférica de 55%.26
Um alerta: no milênio do genoma, para onde vamos
As pesquisas genômicas em todo o mundo estão mostrando as identidades genéticas de vários microorganismos patogênicos ao homem (http://www.ncbi.nlm.nih.gov/Genomes/index.html; www.tigr.org). Uma aplicação óbvia da pesquisa genômica é apontar alvos, ou seqüências de DNA, para diagnóstico molecular. Na verdade, uma enorme quantidade de trabalhos a respeito de diagnóstico molecular têm sido produzidos na última década (Fig. 2). Embora, alguns avanços práticos tenham sido obtidos, pode-se esperar ainda muitas aplicações que venham a melhorar a eficiência do diagnóstico em DST.
|
|
Figura 2. Número absoluto de artigos publicados por triênios desde 1987 até 2001, obtido em base de dados do PubMed, National Library of Medicine, National Institute of Health, NIH, EUA (www.ncbi.nlm.nih.gov). Bola azul, número de artigos vezes 1.000 buscado pelas seguintes palavras-chaves: std AND diagnosis. Quadrado rosa, número de artigos vezes 10 buscado pelas seguintes palavras-chaves: std AND molecular AND diagnosis. Subentende-se std como abreviatura de Sexually Transmitted Diseases.
O diagnóstico molecular é baseado no uso de sondas de DNA que tenham total identidade ou grande similaridade de seqüência a uma pequena e conservada parte do genoma do organismo que se pretende detectar, geralmente um gene ou uma pequena seqüência de um gene deste organismo. Para tanto, geralmente busca-se uma seqüência altamente conservada no organismo alvo, os chamados house-keeping genes (HKG) ou ainda seqüências de RNA ribossômico. Os HKG são genes que fazem parte dos eventos metabólicos básicos, como enzimas da via glicolítica clássica, ou genes que codificam proteínas estruturais, como a actina formadora do citoesqueleto. Desta forma, em qualquer situação metabólica, ou em todos os isolados clínicos de qualquer parte do mundo, espera-se que estes genes estejam representados no genoma do microorganismo em questão. As seqüências de RNA ribossômico apresentam ainda a vantagem de estarem representadas em repetidas cópias no genoma, o que geralmente aumenta a sensibilidade analítica da detecção, podendo detectar um pequeno número do organismo alvo. Por serem altamente conservados, é necessário avaliar a especificidade clínica, ou seja a capacidade da sonda em não apenas detectar o patógeno mesmo que em pequena quantidade (o que é útil em amostras escassas), mas também discriminá-lo de outros possíveis microorganismos de similaridade filogenética ou que simplesmente compartilhem o mesmo ambiente.
Algumas derivações de técnicas especiais de biologia molecular têm sido adaptadas para o uso em diagnóstico (Tab. 1).
Essencialmente, todas elas têm como base a hibridização do DNA e a amplificação do DNA pela técnica da Reação da Polimerase em Cadeia ou PCR. A PCR é uma técnica poderosa que permite a amplificação exponencial de um pequeno trecho de DNA limitado pelo par de sondas que o usuário utiliza. Assim, obtêm-se grandes quantidades de DNA amplificado, sendo possível detectar a presença do DNA de um organismo mesmo que a amostra seja escassa ou a parasitemia seja ínfima. Essa é a grande vantagem da PCR sobre a hibridização de DNA. No entanto, a PCR convencional necessita de análise em eletroforese com equipamentos e corantes especiais e tóxicos. Também, a sua interpretação para o diagnóstico baseado na presença ou ausência de DNA amplificado pode ser subjetiva. Ainda, dada a sua enorme sensibilidade, cuidados adicionais quanto a contaminação entre amostras deve ser levado em conta, até mesmo a separação física do ambiente, do equipamento e dos manipuladores.
A conjugação da PCR e hibridização levou a elaboração de técnicas mais refinadas, com maior sensibilidade, através do uso de uma sonda interna ao DNA amplificado mais específica que permite maior objetividade na interpretação do resultado e até a tipagem do organismo alvo. A hibridização tem evoluído no sentido da marcação das sondas com compostos não-radioativos que para as técnicas derivadas, como a PCR-Dot blot, PCR-ELISA e os chips de DNA, não comprometem a sensibilidade analítica. Em termos de DST, a possibilidade de tipagem do organismo alvo fez a PCR-Dot blot e PCR-ELISA serem implementadas para diagnóstico de tipagem do HPV.24,27,28 A PCR-ELISA tem vantagem por sua maior automação, e também tem demonstrado sensibilidade superior que a hibridização em Dot blot.27 O fato de não utilizar eletroforese e adaptar a detecção do produto amplificado em um leitor de ELISA é um atrativo a mais, também sendo possível a tipagem do organismo em escala e rapidez considerável. Os chips de DNA29 são novidades tecnológicas com o mesmo princípio de hibridização, porém em pequeno volume e em grande escala, com capacidade analítica para mais de 100 mil reações simultaneamente. Seu uso restringe-se à pesquisa genômica, assim como o sequenciamento de DNA.
A PCR-Multiplex utiliza mais de um par de sondas em uma única reação. Teoricamente, não há limites para o número de sondas a se utilizar em uma reação de PCR, suprindo-se dos substratos. Este fato é extremamente interessante quando pensamos em detectar infecções simultâneas, ou microrganismos de relação etiopatogênica que compartilhem o mesmo hábitat. Em termos de DST, alguns sistemas interessantes de PCR-Multiplex têm sido desenvolvidos para detecção simultânea de: i. Gardnerella vaginalis e T. vaginalis30; ii. T. pallidum, H. ducreyi e HSV31; iii. C. trachomatis e N. gonorrhoeae.32-34 Como muitas DST têm hábitat delimitado ou predominante no ambiente cervicovaginal, o desenvolvimento de sondas para PCR-Multiplex têm um grande apelo para o elaboração de kits simples de diagnóstico múltiplo, por isso mais rápidos e de menor custo. Ainda mais, com a maior facilidade técnica e praticidade da PCR-ELISA, seria um grande avanço o desenvolvimento de um sistema robusto de PCR-Multiplex conjugado a PCR-ELISA para o diagnóstico simultâneo de DST e tipagem do HPV.
Não há dúvidas de que o diagnóstico molecular aumenta substancialmente a eficiência da detecção da infecções genitais, seja qual for a natureza da infecção e a técnica de diagnóstico padrão implementada.16-18,20,35-43 Não obstante, as técnicas convencionais de citologia, microbiologia e imunologia, ainda que insatisfatórias, serão sempre o método de escolha até que haja a elaboração de metodologias que, além de serem mais sensíveis e específicas, também demonstrem ser rápidas, de fácil execução, de grande processividade e de baixo custo. Neste contexto, uma das linhas de pesquisa de nosso grupo é o desenvolvimento de novas tecnologias de diagnóstico para DST, o qual procuramos parceiros da iniciativa privada que tenham interesse em investir recursos para desenvolvimento de tecnologia nacional na elaboração de um kit diagnóstico.44
As novas tecnologias de diagnóstico baseadas na detecção do DNA do patógeno têm evoluído neste sentido. O exemplo mais claro disso resultou em um produto de diagnóstico de HPV comercialmente disponível que tem atualmente grande uso, a captura híbrida (Digene Diagnostics, Inc.). Através de um conjunto de sondas para os diferentes tipos de HPV, a captura híbrida permite a detecção semiquantitativa da carga viral e tipagem entre HPV de baixo risco (tipos 6, 11, 42, 43 e 44) e de alto risco oncogênico (tipos 16, 18, 31, 33, 35, 45, 51, 52 e 56). Interessante do processo é a sua automação, facilitando o laboratorista.
O diagnóstico molecular do HPV traz à superfície um dilema: como, e a que nível aplicar esta tecnologia na rotina clínica. Trabalhos prospectivos que levam em consideração a idade da paciente, a chance de infecção por HPV, a necessidade e os custos de exames e tratamentos adicionais, a perda produtiva e estimativa de vida mostram que haveria redução de custos da ordem de 20-30% utilizando a captura híbrida como forma de triagem.3Esses resultados podem refletir uma tendenciosidade econômica em prol do consumo da tecnologia de captura híbrida, por outro lado impõem uma limitação prática ao uso da captura híbrida como rotina de diagnóstico, em especial para países em desenvolvimento: o custo.
A empresa norte-americana Digene detém a patente da captura híbrida. O equipamento, tipo fluorômetro, é desenhado para uso exclusivo da captura, não tendo outro proveito laboratorial. Os kits de diagnóstico são caros, embutidos no valor os royalties e as taxas de importação. A realidade dos países em desenvolvimento, somado aí as questões políticas e socio-econômicas, não permitem a utilização da captura híbrida em larga escala no sistema público de saúde. Então, o diagnóstico pela captura híbrida fica restrito aos convênios privados de saúde.
Em tempos em que a Ciência avança a passos largos, e o Brasil incluído como um dos grandes líderes mundiais nas Ciências do Genoma, o que podemos esperar desse conhecimento em termos de aplicação e benefício sociais, uma vez que o país sofre com grandes desigualdades socio-econômicas É certo que não falta competência e conhecimento científico por parte dos pesquisadores pertencentes ao países em desenvolvimento. A questão passa por políticas públicas que priorizem o investimento em pesquisa nacional. Afinal, com incentivo do governo, temos capacidade de desenvolver nossos medicamentos e tecnologias de diagnóstico. Estamos certos de que o custo social será inferior ao que o país desembosa para o pagamento de royalties, importação de medicamentos e tecnologias de diagnóstico.