



 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo> Enviar correspondencia a:
Enviar correspondencia a: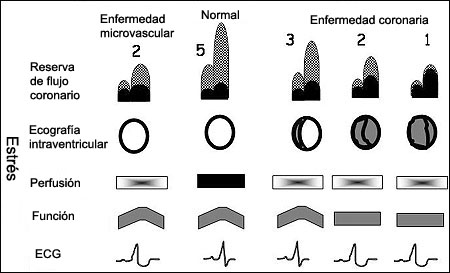
Figura 1. Una visión resumida de las diferentes situaciones fisiopatológicas de la cascada isquémica clásica (CAD) y alternativa (microvascular). En la condición normal (recuadrada, segunda columna desde la izquierda) existe una reserva normal de flujo coronario (CFR, primera fila, con ecografía Doppler intracoronaria), anatomía coronaria normal, patrón normal de perfusión con gammagrafía (perfusión, segunda fila) y contracción normal durante el estrés (función, tercera fila). La reserva del flujo coronario está expresada con un trazado Doppler pulsado transtorácico a nivel de la porción mediodistal de la arteria descendente anterior izquierda. Con la cascada isquémica clásica, los defectos en la perfusión se presentan con estenosis coronaria leve (tercera columna desde la derecha), moderada (segunda columna desde la derecha) y grave (primera columna desde la derecha), lo que refleja reducciones en la reserva del flujo coronario y que están acompañadas (para las estenosis moderadas a graves) por anormalidades en la movilidad regional de la pared, las cuales están por lo general ausentes en casos de estenosis leves, capaces de limitar la reserva del flujo coronario sin inducir isquemia. En la enfermedad microvascular (primera columna desde la izquierda) el descenso en la reserva del flujo coronario está asociado con anatomía coronaria normal, la presencia frecuente de defectos de perfusión inducidos por el estrés (usualmente con depresión del segmento ST) y con función ventricular izquierda normal.El concepto fisiopatológico de la cascada isquémica se traslada clínicamente a un gradiente de sensibilidad de diferentes marcadores de isquemia, el dolor torácico es el menos sensible y la mala perfusión regional el más sensible (figura 1). Esta es la base conceptual de las ventajas indiscutibles de las técnicas por imágenes, como las imágenes por perfusión o ecocardiografía de estrés respecto del electrocardiograma para la detección no invasiva de enfermedad coronaria.3 También se observa la cascada isquémica durante el vasoespasmo coronario en la angina variante, en presencia –y a veces en ausencia– de aterosclerosis coronaria, con reducción súbita en el flujo coronario seguida por deterioro notorio de la función contráctil del ventrículo izquierdo, precedidos de varios segundos –y a veces de unos minutos– de cambios electrocardiográficos y dolor. Sin embargo, es muy probable que nuestra visión monolítica reflejada en la cascada isquémica clásica deba integrarse por la toma de conciencia de la cascada isquémica inversa o alternativa que describe mejor a la enfermedad microvascular, con el electrocardiograma en primer lugar, las anormalidades en la perfusión en segundo, y con los cambios ecocardiográficos generalmente ausentes durante el estrés físico o farmacológico. No todas las formas de isquemia miocárdica son las mismas y los grados más leves y variables de isquemia –como aquellos inducidos probablemente por la angina microvascular– permanecen silenciosos en sus manifestaciones funcionales mecánicas y pueden representar un escotoma fisiológico del ecocardiograma por estrés4 (figura 1). Varias afecciones se pueden agrupar junto con el síndrome cardíaco X en la enfermedad coronaria microvascular, la cual se caracteriza por arterias coronarias normales y reducción en el flujo coronario de reserva, sin vasoespasmo de las arterias coronarias epicárdicas. En cada una de ellas, la depresión electrocardiográfica transitoria (silente) del segmento ST ha sido descrita como el patrón típico durante las pruebas de estrés. Entre otras, incluyen la hipertensión arterial (con arterias coronarias normales, con hipertrofia ventricular izquierda o sin ella), miocardiopatía hipertrófica y diabetes (figura 2).
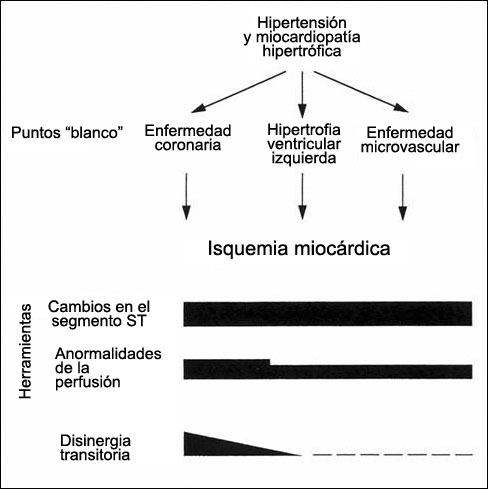
Figura 2. Tres blancos principales de la hipertensión y de la miocardiopatía hipertrófica: enfermedad coronaria (CAD), hipertrofia ventricular izquierda (LVH) y enfermedad microvascular. Todas estas afecciones pueden provocar depresión del segmento ST inducida por el estrés y anormalidades en la perfusión, pero sólo la CAD provoca disinergia transitoria durante el estrés (modificado de la referencia 4).Estresantes isquémicos
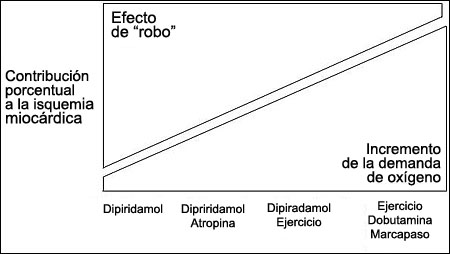
Figura 3. Colocación conceptual de las pruebas empleadas en combinación con la ecocardiografía para detectar isquemia inducida por estenosis coronaria a través del efecto de “robo” (izquierda) o incremento en la demanda de oxígeno miocárdico (derecha) o ambos mecanismos.En el “robo vertical”, el requisito anatómico es la presencia de la estenosis de una arteria coronaria epicárdica, y el subepicardio “roba” sangre de las capas subendocárdicas. El mecanismo subyacente al robo vertical es una caída en la presión posestenótica secundaria al incremento en el flujo a través de la estenosis. En presencia de estenosis coronaria, la administración de un vasodilatador coronario provoca la caída de la presión posestenótica y, en consecuencia, un descenso notable en la presión de perfusión subendocárdica., lo que a su turno causa una disminución en el flujo subendocárdico absoluto, aun en presencia de hiperperfusión subepicárdica. El engrosamiento regional está íntimamente relacionado con el flujo subendocárdico más que con el transmural y esto explica la “paradoja” de una asinergia regional, con isquemia a pesar de un flujo regional transmural aumentado. Debido a que las demandas de oxígeno del endocardio son mayores que las del epicardio, los vasos de resistencia del endocardio están más dilatados que los del subepicardio, lo que a la larga provoca hipoperfusión subendocárdica selectiva.
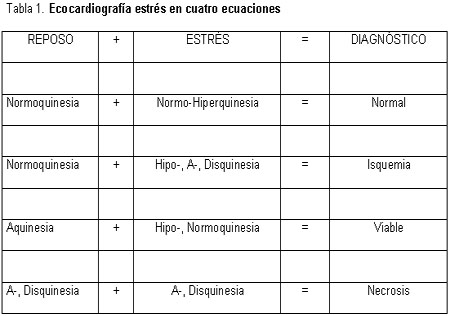
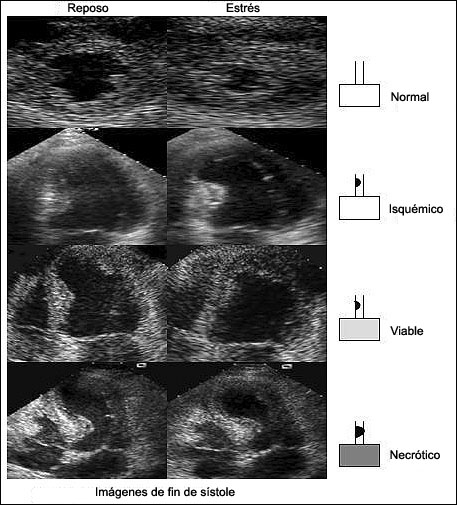
Figura 4. Ejemplos ecocardiográficos de respuestas normales (fila superior), isquémicas (segunda fila), viables (tercera fila) y necróticas (cuarta fila). Sobre el lado izquierdo se visualizan los cuadros de fin de sístole de un estudio en reposo (parte izquierda) y de estrés (parte derecha). En un miocardio viable con disfunción en reposo y que es irrigado por una arteria coronaria con una estenosis no crítica, el segmento es hipo, acinético en reposo y normocinético durante el estrés (tercera fila). El tejido necrótico no muestra cambios en la función a través de la prueba, sin importar la condición anaotómica subyacente del vaso relacionado con el infarto (cuarta fila).Metodología
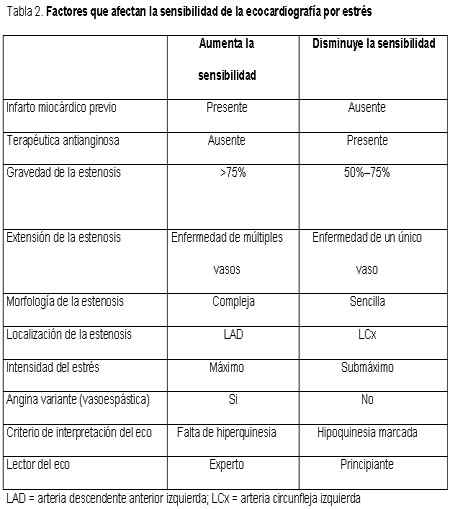
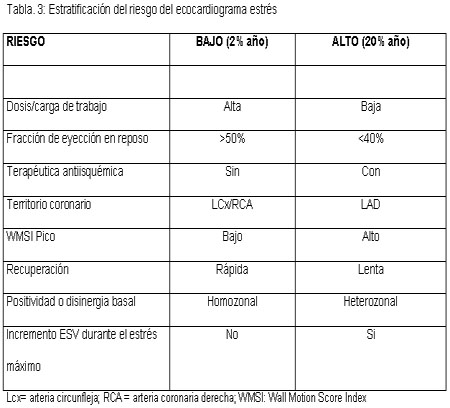
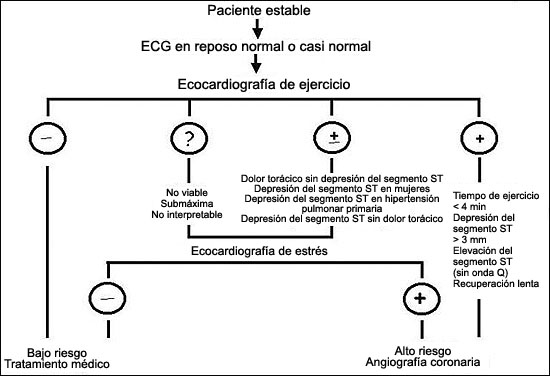
Figura 5. En pacientes estables con enfermedad coronaria conocida o sospechada y con ECG en reposo normal o casi normal, el algoritmo diagnóstico debería comenzar con la prueba electrocardiográfica de ejercicio. Esta es la primera prueba no invasiva a realizar y generalmente la última: una prueba máxima negativa está asociada con un pronóstico extremadamente bueno; en el otro lado del espectro, una respuesta de isquemia grave justifica la angiografía coronaria sin investigaciones adicionales. En pacientes con resultados ambiguos o que no son interpretables durante las pruebas electrocardiográficas de ejercicio o en aquellos casos en quienes el ejercicio es submáximo o está contraindicado, la ecocardiografía de estrés es una opción excelente. Un ecocardiograma de estrés negativo identifica un grupo de bajo riesgo. Una prueba positiva justifica un abordaje terapéutico más enérgico.La ecocardiografía con estrés farmacológico es la opción obligatoria en pacientes en quienes no es posible realizar ejercicios o éstos están contraindicados. La elección de una prueba farmacológica sobre otra como la modalidad preferida puede depender del costo local de las drogas, de la seguridad de la prueba y de la disponibilidad de técnicos calificados.1 Nuestra opinión, basada en la experiencia de 20 años de labor con ecocardiografía de estrés, es que los estresantes de tipo vasodilatador, inotrópico y con ejercicios son necesarios para optimizar el enorme potencial pronóstico y diagnóstico de la ecocardiografía en un laboratorio moderno de ecocardiografía de estrés. En pacientes con marcapasos permanente, la ecocardiografía de estrés con marcapasos no invasiva es una opción excelente.37 Cualquiera sea la prueba seleccionada, los resultados de un ecocardiograma de estrés físico o farmacológico deberían utilizarse tanto en pacientes internados como en ambulatorios como una “puerta de entrada” hacia la angiografía coronaria. De hecho, para una determinada anatomía coronaria, el beneficio pronóstico de la recanalización es mucho mayor en presencia de isquemia documentada en pruebas de estrés. Los pacientes con positividad en la ecocardiografía de estrés, y en especial aquellos con un patrón de “alto riesgo” (como la positividad que tiene lugar con dosis o cargas de trabajo bajas; con recuperación lenta y/o resistencia a los antídotos; con acinesia o discinesia de más de 5 segmentos del ventrículo izquierdo) deberían derivarse a angiografía coronaria. Mediante la aplicación de este algoritmo, la cantidad de angiografías coronarias inútiles y de procesos de revascularización costosos debería reducirse sustancialmente.1
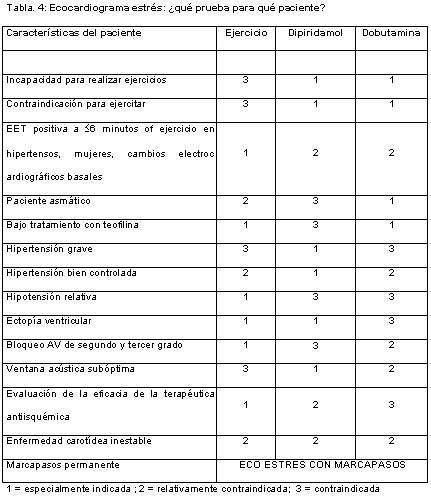
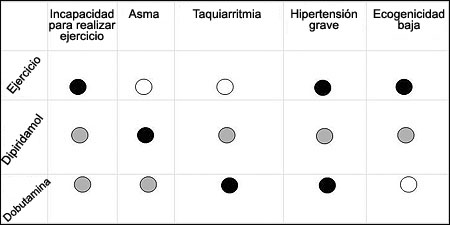
Figura 6. El tipo adecuado de ecocardiografía de estrés (ejercicio, dipiridamol o dobutamina) puede elegirse según diferentes variables clínicas y del ecocardiograma en reposo.Los pacientes que no logran la frecuencia cardíaca blanco solamente con dobutamina o isquemia inducible con dipiridamol, reciben frecuentemente atropina. El empleo de atropina en estos casos es un riesgo sólo para los pacientes con glaucoma de ángulo estrecho, y son solamente una minoría los pacientes con glaucoma que presentan esta patología. Si aparece dolor ocular, el paciente debería consultar al oftalmólogo el mismo día. La enfermedad prostática grave también es una contraindicación para el uso de atropina.