Bibliografía del artículo
Bibliografía del artículo
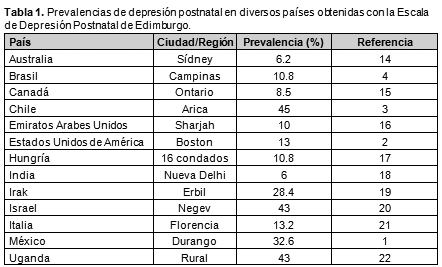
1. Alvarado Esquivel C, Sifuentes Alvarez A, Estrada Martínez S, y col. Prevalence of postnatal depression in women attending public hospitals in Durango, Mexico. Gac Med Mex 146(1):1-9, 2010.
2. Horowitz JA, Murphy CA, Gregory KE, Wojcik J. A community-based screening initiative to identify mothers at risk for postpartum depression. J Obstet Gynecol Neonatal Nurs 40(1):52-61, 2011.
3. Quelopana AM, Champion JD, Reyes-Rubilar T. Factors associated with postpartum depression in Chilean women. Health Care Women Int 32(10):939-49, 2011.
4. Melo EF Jr, Cecatti JG, Pacagnella RC, Leite DF, Vulcani DE, Makuch MY. The prevalence of perinatal depression and its associated factors in two different settings in Brazil. J Affect Disord 136(3):1204-8, 2012.
5. Reck C, Noe D, Gerstenlauer J, Stehle E. Effects of postpartum anxiety disorders and depression on maternal self-confidence. Infant Behav Dev 35(2):264-72, 2012.
6. Darcy JM, Grzywacz JG, Stephens RL, Leng I, Clinch CR, Arcury TA. Maternal depressive symptomatology: 16-month follow-up of infant and maternal health-related quality of life. J Am Board Fam Med 24(3):249-57, 2011.
7. Kersten-Alvarez LE, Hosman CM, Riksen-Walraven JM, Van Doesum KT, Smeekens S, Hoefnagels C. Early school outcomes for children of postpartum depressed mothers: comparison with a community sample. Child Psychiatry Hum Dev 43(2):201-18, 2012.
8. Chen YH, Tsai SY, Lin HC. Increased mortality risk among offspring of mothers with postnatal depression: a nationwide population-based study in Taiwan. Psychol Med 41(11):2287-96, 2011.
9. Murray L, Arteche A, Fearon P, Halligan S, Goodyer I, Cooper P. Maternal postnatal depression and the development of depression in offspring up to 16 years of age. J Am Acad Child Adolesc Psychiatry 50(5):460-70, 2011.
10. Howard LM, Flach C, Mehay A, Sharp D, Tylee A. The prevalence of suicidal ideation identified by the Edinburgh Postnatal Depression Scale in postpartum women in primary care: findings from the RESPOND trial. BMC Pregnancy Childbirth 11:57, 2011.
11. Da Silva RA, Da Costa Ores L, Jansen K, y cols. Suicidality and associated factors in pregnant women in Brazil. Community Ment Health J 2012 (en prensa).
12. Trautmann-Villalba P, Hornstein C. Children murdered by their mothers in the postpartum period. Nervenarzt 78(11):1290-5, 2007.
13. Kauppi A, Kumpulainen K, Vanamo T, Merikanto J, Karkola K. Maternal depression and filicide-case study of ten mothers. Arch Womens Ment Health 11(3):201-6, 2008.
14. Eastwood JG, Phung H, Barnett B. Postnatal depression and socio-demographic risk: factors associated with Edinburgh Depression Scale scores in a metropolitan area of New South Wales, Australia. Aust NZJ Psychiatry 45(12):1040-6, 2011.
15. Lanes A, Kuk JL, Tamim H. Prevalence and characteristics of postpartum depression symptomatology among Canadian women: a cross-sectional study. BMC Public Health 11:302, 2011.
16. Hamdan A, Tamim H. Psychosocial risk and protective factors for postpartum depression in the United Arab Emirates. Arch Womens Ment Health 14(2):125-33, 2011.
17. Nagy E, Molnar P, Pal A, Orvos H. Prevalence rates and socioeconomic characteristics of post-partum depression in Hungary. Psychiatry Res 185(1-2):113-20, 2011.
18. Dubey C, Gupta N, Bhasin S, Muthal RA, Arora R. Prevalence and associated risk factors for postpartum depression in women attending a tertiary hospital, Delhi, India. Int J Soc Psychiatry 2011 (en prensa).
19. Ahmed HM, Alalaf SK, Al-Tawil NG. Screening for postpartum depression using Kurdish version of Edinburgh postnatal depression scale. Arch Gynecol Obstet 285(5):1249-55, 2012.
20. Glasser S, Stoski E, Kneler V, Magnezi R. Postpartum depression among Israeli Bedouin women. Arch Womens Ment Health 14(3):203-8, 2011.
21. Giardinelli L, Innocenti A, Benni L, y cols. Depression and anxiety in perinatal period: prevalence and risk factors in an Italian sample. Arch Womens Ment Health 15(1):21-30, 2012.
22. Kakyo TA, Muliira JK, Mbalinda SN, Kizza IB, Muliira RS. Factors associated with depressive symptoms among postpartum mothers in a rural district in Uganda. Midwifery 2011 (en prensa).
23. De Castro F, Hinojosa Ayala N, Hernández Prado B. Risk and protective factors associated with postnatal depression in Mexican adolescents. J Psychosom Obstet Gynaecol 32(4):210-7, 2011.
24. Ortiz Collado MA, Cararach V, Tourne CE. Preventing the risk of postpartum depression and premature childbirth by a psychosomatic approach: a randomized multicenter study. Med Clin (Barc) 2012 (en prensa).
25. Wu Q, Chen HL, Xu XJ. Violence as a risk factor for postpartum depression in mothers: a meta-analysis. Arch Womens Ment Health 15(2):107-14, 2012.
26. Ludermir AB, Lewis G, Valongueiro SA, De Araújo TV, Araya R. Violence against women by their intimate partner during pregnancy and postnatal depression: a prospective cohort study. Lancet 376(9744):903-10, 2010.
27. Sword W, Landy CK, Thabane L, y cols. Is mode of delivery associated with postpartum depression at 6 weeks: a prospective cohort study. BJOG 118(8):966-77, 2011.
28. Xie RH, Lei J, Wang S, Xie H, Walker M, Wen SW. Cesarean section and postpartum depression in a cohort of Chinese women with a high cesarean delivery rate. J Womens Health (Larchmt) 20(12):1881-6, 2011.
29. Yang SN, Shen LJ, Ping T, Wang YC, Chien CW. The delivery mode and seasonal variation are associated with the development of postpartum depression. J Affect Disord 132(1-2):158-64, 2011.
30. Siu BW, Leung SS, Ip P, Hung SF, O’Hara MW. Antenatal risk factors for postnatal depression: a prospective study of Chinese women at maternal and child health centres. BMC Psychiatry 12:22, 2012.
31. Sylvén SM, Papadopoulos FC, Olovsson M, Ekselius L, Poromaa IS, Skalkidou A. Seasonality patterns in postpartum depression. Am J Obstet Gynecol 204(5):413.e1-6, 2011.
32. Chojenta C, Loxton D, Lucke J. How do previous mental health, social support, and stressful life events contribute to postnatal depression in a representative sample of Australian women? J Midwifery Womens Health 57(2):145-50, 2012.
33. Xie RH, Yang J, Liao S, Xie H, Walker M, Wen SW. Prenatal family support, postnatal family support and postpartum depression. Aust NZJ Obstet Gynaecol 50(4):340-5, 2010.
34. Gremigni P, Mariani L, Marracino V, Tranquilli AL, Turi A. Partner support and postpartum depressive symptoms. J Psychosom Obstet Gynaecol 32(3):135-40, 2011.
35. Gelabert E, Subirà S, García Esteve L, y cols. Perfectionism dimensions in major postpartum depression. J Affect Disord 136(1-2):17-25, 2012.
36. Hoedjes M, Berks D, Vogel I, y cols. Postpartum depression after mild and severe preeclampsia. J Womens Health (Larchmt) 20(10):1535-42, 2011.
37. Schardosim JM, Heldt E. Postpartum depression screening scales: a systematic review. Rev Gaucha Enferm 32(1):159-66, 2011.
38. Alvarado Esquivel C, Sifuentes Alvarez A, Salas Martínez C, Martínez García S. Validation of the Edinburgh Postpartum Depression Scale in a population of puerperal women in Mexico. Clin Pract Epidemiol Ment Health 2:33, 2006.
39. Kozinszky Z, Dudas RB, Devosa I, y cols. Can a brief antepartum preventive group intervention help reduce postpartum depressive symptomatology? Psychother Psychosom 81(2):98-107, 2012.
40. Clatworthy J. The effectiveness of antenatal interventions to prevent postnatal depression in high-risk women. J Affect Disord 137(1-3):25-34, 2012.
41. Songøygard KM, Stafne SN, Evensen KA, Salvesen KÅ, Vik T, Mørkved S. Does exercise during pregnancy prevent postnatal depression? A randomized controlled trial. Acta Obstet Gynecol Scand 91(1):62-7, 2012.
42. Meltzer-Brody S. New insights into perinatal depression: pathogenesis and treatment during pregnancy and postpartum. Dialogues Clin Neurosci 13(1):89-100, 2011.
43. Ng RC, Hirata CK, Yeung W, Haller E, Finley PR. Pharmacologic treatment for postpartum depression: a systematic review. Pharmacotherapy 30(9):928-41, 2010.
44. Reay RE, Owen C, Shadbolt B, Raphael B, Mulcahy R, Wilkinson RB. Trajectories of long-term outcomes for postnatally depressed mothers treated with group interpersonal psychotherapy. Arch Womens Ment Health 2012 (en prensa).
45. Goodman JH, Santangelo G. Group treatment for postpartum depression: a systematic review. Arch Womens Ment Health 14(4):277-93, 2011.
46. Stuart S. Interpersonal psychotherapy for postpartum depression. Clin Psychol Psychother 19(2):134-40, 2012.
47. Bloch M, Meiboom H, Lorberblatt M, Bluvstein I, Aharonov I, Schreiber S. The effect of sertraline add-on to brief dynamic psychotherapy for the treatment of postpartum depression: a randomized, double-blind, placebo-controlled study. J Clin Psychiatry 73(2):235-41, 2012.
48. Fitelson E, Kim S, Baker AS, Leight K. Treatment of postpartum depression: clinical, psychological and pharmacological options. Int J Womens Health 3:1-14, 2010.




 Artículos originales> Expertos del Mundo>
Artículos originales> Expertos del Mundo> Enviar correspondencia a:
Enviar correspondencia a: